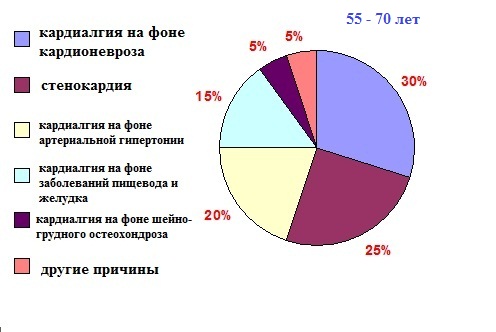
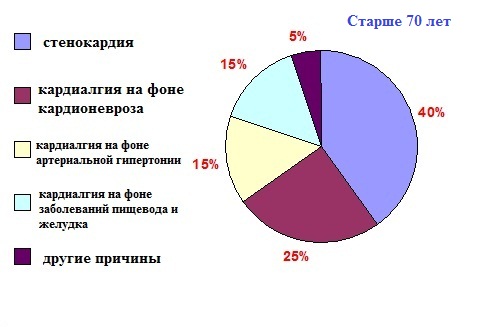
В порядке уменьшения частоты встречаемости при
поликлиническом обращении:
-
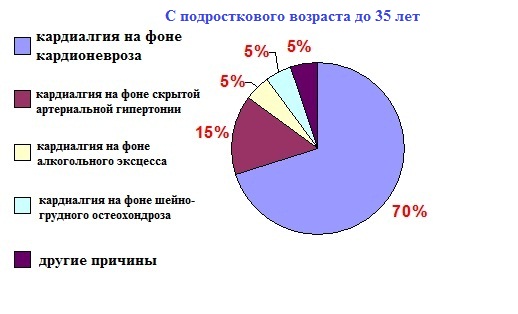
Кардиалгия на фоне
кардионевроза
(до 85% всех кардиалгий). Боль появляется на фоне переживаний,
тревоги, стрессовых ситуаций или спустя какое-то время после треволнений как "симптом-отдушина". Часто
сопровождается
гипервентиляционным синдромом и признаками
невропатии.
По характеристикам и
субъективным ощущениям болевой синдром может быть
любым (колет, давит, ноет
и т.д.; болит часами или периодически "прокалывает" и т.п.).
Когда пациент с типичной невротической кардиалгией отрицает факт каких-либо
переживаний, то
конфликт в сфере эмоций протекает бессознательно,
а боль в области сердца является телесным сигналом
интрапсихического
напряжения. В любых вариантах эта боль является безопасной.
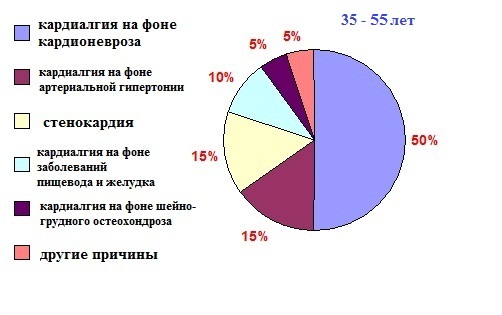
- Кардиалгия
на фоне
повышения артериального давления
(скрытой артериальной
гипертонии или
гипертонической болезни) напоминает по своим
характеристикам таковую при
кардионеврозе, часто сочетаясь с его
разнообразными проявлениями. При нормализации АД
кардиалгия проходит.
При многолетней упорной артериальной гипертонии боль
может быть обусловлена 1) аорталгией - растяжением аорты или 2)
вторичной стенокардией на фоне выраженной
гипертрофии
миокарда левого желудочка. Чаще всего в таких случаях она провоцируется
физической нагрузкой, имитируя симптоматику ИБС.
- Кардиалгия
после
алкогольного эксцесса
(или на фоне "алкомарафона").
Зачастую боль принимает упорный интенсивный
характер. Пациент пытается заглушить ее очередной порцией "горячительного".
Отрезвление приводит к рецидиву боли. Нередко боль настолько
сильная, что имитирует
инфаркт миокарда, приводя к гипердиагностике и
неоправданной госпитализации.
-
Кардиалгия, как проявление
заболеваний
опорно-двигательного аппарата (остеохондроз позвоночника, синдром Титце,
межреберная невралгия, плече-лопаточный периартрит и др.). Характерна
связь появления или усиления боли с движением туловища, верхних конечностей,
глубоким дыханием и при пальпации грудной клетки.
-
Кардиалгия при
заболеваниях пищевода и желудка,
таких как:
1. грыжа пищеводного
отверстия диафрагмы,
2. гастроэзофагорефлюксная болезнь (рефлюкс-эзофагит),
3. язва пищевода,
4. спазм
пищевода.
Боль может
сопровождаться диспепсией (тошнотой, рвотой, изжогой),
рефлекторными сердечными
аритмиями; усиливаться лежа или после еды; купироваться (!)
нитроглицерином.
В целом, может оказаться одной
из самых коварных разновидностей кардиалгий: она способна практически полностью
"мимикрировать" под стенокардию,
провоцируя врачебную ошибку. Особенно это касается ситуаций, когда имеет
место изолированный феномен боли - без выше представленных явлений
диспепсии.
При подозрении на данную причину кардиалгии в
обязательном порядке следует сделать ФГДС.
- Кардиалгия при различных
острых или хронических некоронарогенных заболеваниях сердца (алкогольная болезнь
сердца,
климактерическое поражение миокарда,
миокардит, перикардит, кардиомиопатии, миокардиодистрофии).
Боль может быть любой по характеристикам: длительной или
прокалывающей, сжимающей или ноющей, интенсивной или слабо монотонной и т.п.
- Кардиалгия на фоне
хронической легочной
гипертензии.
При любом
заболевании, которое осложняется
легочной гипертензией (порок сердца,
постинфарктная
сердечная недостаточность,
синдром кардиостимулятора и др.), может
появиться загрудинная боль вследствие растяжения легочной артерии. В
основном боль появляется (учащается) в периоды декомпенсации основного
заболевания.
-
Кардиалгия, как проявление
опоясывающего герпеса.
Промежуток
времени от начала болевого синдрома до появления первых герпетических
высыпаний (в области сердца, в левой подмышечной области и лопатки) может
занимать несколько дней. В этот период пациент закономерно обращается с
"болями в области сердца" к кардиологу. Лишь тогда, когда появляется сыпь,
становится возможным постановка правильного диагноза.
- Кардиалгия при различных
острых жизнеугрожающих несердечных заболеваниях:
1) пневмоторакс (сопровождается одышкой, боль очень сильная),
2)
ТЭЛА (ведущим симптомом
является одышка, а боль идет фоном),
3) расслаивающая аневризма грудного
отдела аорты (боль очень интенсивная, напоминает таковую при
инфаркте миокарда),
4) левосторонняя плевропневмония (боль усиливается при дыхании
и сопровождается характерными симптомами пневмонии: кашель, высокая температура,
хрипы в легких и др.).
NB!
Чаще всего дифференциальная диагностика боли в грудной клетке
проводится между стенокардией, психогенной кардиалгией и спазмом пищевода.
Все три причины болевого синдрома могут иметь схожую мономорфную
симптоматику.