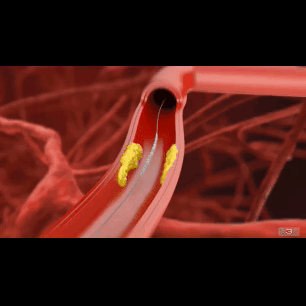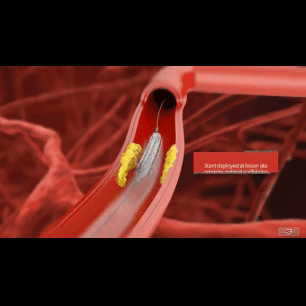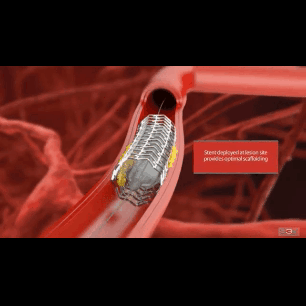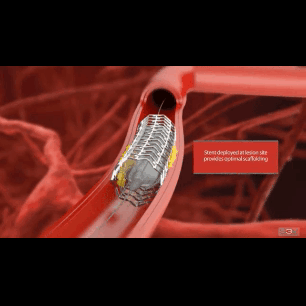

В последние десятилетия стентирование коронарных артерий является "потоковой" интервенцией при концентрическом венечном атеросклерозе. Эре стентирования предшествовал длительный период обычной ангиопластики, когда суженный сосуд изнутри просто раздували баллоном. На какой-то промежуток времени баллонная ангиопластика решала проблему острой/хронической ишемии, однако довольно быстро (через несколько месяцев) в этом же месте вновь формировался стеноз (рестеноз) с возвращением клинической симптоматики ишемии миокарда. Главным образом, для решения проблемы рестеноза и была предложена методика стентирования артерий. Впрочем, как оказалось, стентирование не решало на 100% проблему рестеноза, а лишь уменьшало частоту его возникновения.
Несмотря на огромные достижения в области создания стентов (прежде всего, имеется в виду имплантация "рассасывающихся" стентов), по-прежнему, в абсолютном большинстве случаев пациентам с ИБС устанавливают металлические стенты (чаще, это сплав кобальта и хрома или никеля и титана). Имплантация стента всегда сопряжена с моментом "раздавливания" атеросклеротической бляшки баллоном:
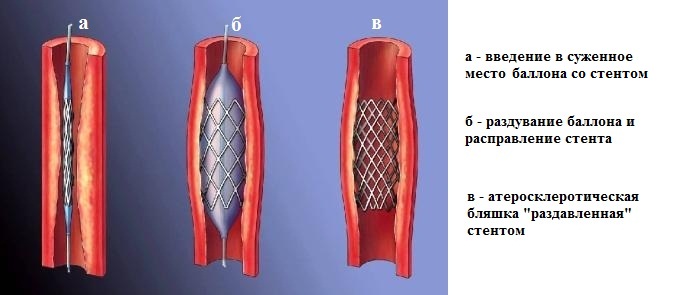
Неизбежная травматизация артериальной стенки инородным телом (стентом) запускает два локальных процесса: образование неоинтимы - эндотелиальной прослойки внутри стента и гиперплазию соединительной ткани (по сути - местная воспалительная реакция).
Неоинтима защищает стент от тромбоза, обеспечивая его "гармоничное" вживление во внутреннюю среду организма. Однако процесс полноценной эндотелизации стента занимает несколько месяцев (не менее шести). Без эндотелия (неоинтимы) поверхность стента является крайне тромбогенной. А значит в отсутствие медикаментозной поддержки произойдет его неизбежное тромбирование. Дабы этого не случилось в течение минимум 1 года после стентирования пациент по жизненным показаниям принимает двойную антиагрегантную терапию.
Гиперпластическая реакция - локальное разрастание соединительной ткани в ответ на какое-то повреждение; в данном случае происходит травматизация стенки при раздувании баллона и контакте ее со стентом. От степени выраженности гиперплазии и будет зависеть величина рестеноза. Следует понимать, что та или иная степень рестеноза в стенте возникает всегда. Другое дело, что в абсолютном большинстве случаев рестеноз сужает просвет стента не более чем на 30-40%; такой рестеноз абсолютно не сказывается на внутрикоронарной гемодинамике. Больший процентах сужения уже может давать картину симптомной или бессимптомной ишемии.
Как правило, если в течение года после стентирования величина рестеноза не стала клинически значимой, то можно утверждать, что рестеноза в стенте нет. Дальнейшее сужение стента будет определяться не гиперпластическими реакциями в ответ на имплантацию инородного тела, а обычным прогрессированием атеросклероза.
Надежных предикторов рестеноза не существует. Однако кое-какие клинические факторы увеличивают вероятность его появления. Перечислим их:
- имплантация стента без лекарственного покрытия;
- субкомпенсированный/декомпенсированный сахарный диабет;
- малый калибр стентированной артерии;
- прогрессирующее течение основного заболевания (атеросклероза), из-за наличия факторов риска, в том числе немодифицируемых (например, старческий возраст);
- протяженный стеноз, подразумевающий последовательную имплантацию 2-3 стентов;
- гиперрениновая артериальная гипертония.
Для преодоления проблемы рестеноза были созданы стенты с лекарственным покрытием. Такие стенты выделяют в стенку артерий специальное антипролиферативное вещество, что значительно снижает выраженность гиперпластических реакций. По сравнению с обычными голометаллическими стентами частота развития рестеноза при имплантированном "покрытом" стенте в разы ниже. Впрочем, у него тоже есть недостатки. Антипролиферативное вещество подавляет не только гиперплазию, но и процесс образования неоинтимы. В результате полноценная эндотелиальная выстилка в стенте формируется с существенным запаздыванием, что делает такой имплантат более тромбогенным. Поэтому больным с "покрытым" стентом, во избежание "позднего" тромбоза, двойную антиагрегантную терапию следует получать до 18-24 месяцев. Крайне редко на антипролиферативное вещество развивается аллергическая реакция: в таком случае рестеноз может сформироваться за какие-то 3-4 месяца после стентирования.
Вероятность развития рестеноза в течение года при баллонной ангиопластики - 50-70%, при установке обычного голометаллического стента - 20-25%, при имплантации стента "с покрытием" - 3-5%.
В целом общемировая тенденция такова, что в последние годы стенты "с покрытием" активно вытесняют обычные стенты. Смысл в том, что проблема рестеноза является приоритетной, и наиболее адекватно она решается только посредством имплантации "покрытого" стента. Проблема тромбоза стента менее актуальна, поскольку ее разрешение зависит от регулярного приема антиагрегантов на протяжении необходимого временного интервала.
Итак, пациенту следует знать, что с имплантированным стентом могут быть 2 объективные проблемы (независящие от хирурга):
- его тромбоз (равнозначно развитию острого инфаркта миокарда),
- его рестеноз (равнозначно возврату ишемии).
Даже при соблюдении режима приема двойной антиагрегантной терапии тромбоз стента все равно может случиться. При приеме Клопидогреля (Плавикс или дженерики) его вероятность составляет 2-3%. При приеме Тикагрелора (Брилинта) - 0,5-1%. Минусы Брилинты в том, что она дороже, принимается дважды в день, хуже субъективно переносится (у некоторых больных возникает одышка).
Факторы риска тромбоза стента:
- индивидуальнее особенности метаболизма, ослабляющие антиагрегантные свойства, принимаемых препаратов (прежде всего, это касается Клопидогрела);
- "нестабильный пациент" - концепция подразумевающая, что персистирование отрицательных эмоций (гнев, злость, раздражение), усиливает протромбогенный потенциал крови;
- сочетание в лекарственной схеме Клопидогрела и сильных ингибиторов цитохрома Р450 (прежде всего, Омепразола, сока грейпфрута, Кетоконазола, Флуоксетина);
- пропуск в приеме антиагрегантов (достаточно не принимать препарат всего 2-3 дня, чтобы развился тромбоз стента);
- неполное прилегание стента к интиме артерии из-за ограниченной чувствительности методики контрастной ангиографии в плане верификации "плотности" контакта системы "стент-артерия" (чувствительностью близкой к 100% обладает лишь внутрисосудистое УЗИ);
Чтобы уменьшить вероятность рестеноза, следует максимально корректно лечить коронарный атеросклероз (статинотерапия, отказ от курения, коррекция образа жизни) и фоновые заболевания, предрасполагающие к атеросклерозу (например, гипертоническая болезнь, сахарный диабет).
При хорошем самочувствии через год после стентирования можно сделать коронарографию и узнать, есть ли признаки рестеноза. Впрочем, учитывая наличие периоперационных рисков от самой коронарографии, ее безопасной альтернативой может служить проведение СКТ сердца с контрастированием коронарных артерий.
В каких случаях следует принимать двойную антиагрегантную терапию более 1 года? Если через год после стентирования пациент прекращает принимать двойную антиагрегантную терапию и у него развивается тромбоз имплантата, то это называется поздним тромбозом стента. Он развивается очень редко и, главное, его невозможно предвидеть. Вместе с тем, существует категория больных, которым двойную антиагергантную терапию рекомендуется принимать до 3-х лет, поскольку именно у них повышен риск развития позднего тромбоза стента. Для этого рассчитывают баллы по специальной шкале:
При количестве баллов от 3-х и выше двойную антиагрегантную терапию следует принимать до 3-х лет.
Например, перед нами больной 77 лет, с сахарным диабетом, стентированный по причине развития острого инфаркта миокарда обычным голометаллическим стентом, диаметр стента менее 3 мм, год назад у него было плановое стентирование. Итого - 2 балла. Подразумевается, что чем меньше количество баллов, тем клинические риски выше от кровотечения, а не от маловероятного тромбоза стента; наоборот, если риск позднего тромбоза стента высок, то риск от самой антиагрегантной терапии вполне оправдан, поскольку тромбоз стента с большей вероятностью приведет к летальному исходу, чем кровотечение.