|
|||||||||||||||
Степени и разновидности ожирения.
Ожирение является известным фактором риска развития сердечно-сосудистых заболеваний: артериальной гипертонии, атеросклеротических нозологий (ИБС, хроническая ишемическая болезнь мозга, перемежающая хромота и др.) и сосудистых "катастроф" (инфаркт миокарда, инсульт). Вместе с тем, само по себе наличие избыточной массы тела безотносительно учета других клинических и параклинических параметров некорректно автоматически ассоциировать патологией.

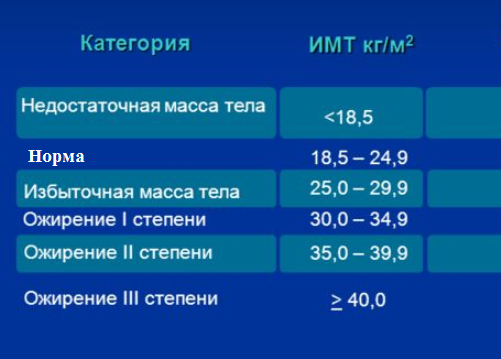
Для скрининговой оценки массы тела чаще всего используют так называемый индекс массы тела (ИМТ).
ИМТ = масса тела в кг / (рост в метрах)²
Каждый с легкостью может его рассчитать. Показатели ИМТ, которые считаются нормой и отклонением от нормы, приведены в следующей таблице:
Известно, что масса тела определяется, главным образом, соотношением жировой, мышечной и костной ткани. У конституционально крупных людей пропорционально развиты все названные ткани, ИМТ у них часто оказывается выше нормы. Если же мы сталкиваемся с субъектом, у которого явно имеет место избыток жировой ткани, то для скрининговой оценки сердечно-сосудистого риска следует оценить преимущественное расположение подкожного жира. Согласно фенотипическому распределению жировой ткани различают 2 типа ожирения: андроидное (мужское, абдоминальное, висцеральное, "яблоко") и гиноидное (женское, "груша"):
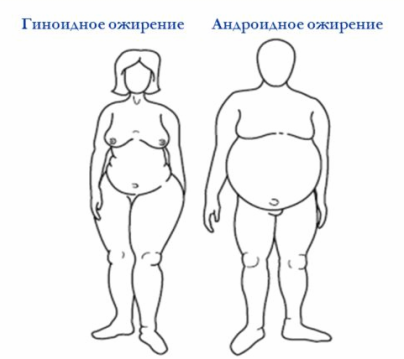
При гиноидном ожирении жировая ткань в избытке откладывается в области бедер и ягодиц, при андроидном - преимущественно в области живота. Даже если ожирение внешне не похоже на типично андроидное или типично гиноидное, все равно оно будет близким к какому-то из них. При "как будто" равномерном распределении жировой ткани говорят о промежуточном типе ("авокадо"). Несмотря на то, что андроидный тип распределения жира считается мужским, а гиноидный - женским, в реальности у обоих полов может встречаться любой вариант распределения жировой ткани. С повышенным риском развития сердечно-сосудистых заболеваний ассоциируется прежде всего андроидное ожирение.
Перед тем как пытаться проводить какие-то клинические параллели необходимо затронуть крайне важный аспект: речь идет о так называемом "парадоксе ожирения". За последние 30 лет за рубежом были проведены многочисленные клинические исследования о влиянии избыточной массы тела на продолжительность жизни. Результаты оказались весьма противоречивыми и где-то парадоксальными. Было установлено, что безотносительно к степени повышения ИМТ и фенотипическому виду ожирения избыточная масса тела не приводила к сокращению жизни, а в некоторых исследованиях, наоборот, ассоциировалось с ее большей продолжительностью (например, по сравнению с субъектами с пониженным ИМТ). Данный феномен требовал объяснения, так как вред от ожирения казался неоспоримым. Изначально, включая в исследование всех больных с ожирением, ученые хотели доказать, что сам факт избыточной массы тела является патогенным. Однако, как было установлено впоследствии, клинически значимым следует считать не столько отдельно взятый феномен ожирения, сколько ассоциированный с ним метаболический синдром. Другими словами, ожирение в отсутствие метаболических нарушений практически не повышает риск манифестации сердечно-сосудистых заболеваний.
Метаболический синдром представляет собой сочетание андроидного (или типа "авокадо") ожирения с нарушением толерантности к глюкозе (предиабет) или с сахарным диабетом 2-го типа. Частыми спутниками метаболического синдрома является артериальная гипертония, дислипидемия (гиперхолестеринемия) и синдром ночного апноэ. Таким образом, только ожирение при котором имеются стойкие метаболические изменения является потенциально злокачественным - в подобном случае риск развития инфаркта миокарда или инсульта (а значит и преждевременной смерти) высок. Андроидное ожирение в отсутствие метаболических нарушений не повышает сердечно-сосудистую заболеваемость, однако является фактором риска развития метаболического синдрома в будущем. При ожирении 2-й или 3-й степени метаболический синдром - практически обязательный спутник. Гиноидный тип ожирения не ассоциируется с метаболическими нарушениями, однако привносит другие риски: заболевания вен нижних конечностей, артрозы коленных суставов.
Для объективизации андроидного ожирения можно использовать специальный индекс соотношения объема талии (в см) к объему бедер (в см). Индекс талия/бедра – это показатель, характеризующий распределение жировых отложений в теле человека. Норма индекса талия/бедра для женщин - менее 0,85; для мужчины - менее 0,9. Чем больше его величина, тем больший объем жировой ткани откладывается на животе.
В зависимости от значения индекса талия/бедра выделяют тип распределения жировой ткани:
Индекс массы тела или индекс талия/бедра дают лишь ориентир в диагностике факта ожирения. Они не учитывают конституциональные особенности (например, развитость скелетной мускулатуры) субъекта и сами по себе не свидетельствуют о наличии каких бы то ни было сердечно-сосудистых рисках. Только индуцируемый ожирением метаболический синдром является коррелятом сердечно-сосудистых заболеваний.
Негативное влияние ожирения на кардиальный статус.
- катализатор артериальной гипертонии;
- триггер нарушения толерантности к глюкозе и последующего развития сахарного диабета, а значит фактор риска атеросклероза;
- катализатор гиподинамии, как независимого фактора риска развития сердечно-сосудистых заболеваний;
- триггер диастолической сердечной недостаточности, проявляющейся одышкой при нагрузках;
- за счет высокого внутрибрюшного давления провоцирует вагусные рефлексы на сердца, что в последующем приводит к мерцательной аритмии
- за счет синдрома ночного апноэ провоцирует 1) "ночную" гипертензию и гипертензию в ранние утренние часы, 2) повышает риск внезапной смерти во сне.
1. Первичное ожирение (алиментарное, экзогенно-конституциональное). В его основе лежит нарушение баланса между объемом потребляемых и расходуемых калорий. Подобному способствует:
- физиология принятия пищи: прием пищи после работы в вечернее время суток (никтофагия) на фоне сильного чувства голода - в результате человек съедает больше (особенно с алкоголем), чем необходимо для покрытия энергетических затрат (таким образом, сильное ощущение голода само по себе способствует перееданию); эстетически красиво оформленная пища также может провоцировать переедание.
- недооценка калорийности некоторых продуктов (еда из фастфуда, мороженое, чипсы и др.).
- окружающая среда: семейные традиции ("синдром пустых тарелок"), употребление пищи в компаниях на вечеринках, доступ к еде по принципу "все включено", частые кофе-брейк в периоды конференций и т.п.
- эмоциональное восприятие пищи как награды: употребление пищи в качестве вознаграждения "себя любимого" за удачный день с ощущением "праздника", или, наоборот, в качестве компенсации за плохой день, заедание скуки, стресса (синдром ночной еды). Еда в таких случаях воспринимается не как источник необходимых калорий и средство удовлетворения чувства голода, а как источник удовольствия.
- такой формат приема пищи, когда основной калораж приходится на вечернее, особенно, поздневечернее (после 20-00) время суток. После плотного позднего ужина от человека не приходится ждать какой бы то ни было физической активности: калории "уходят" в жировую ткань.
Психодинамика первичного ожирения.
Зачастую в основе переедания лежат некоторые подсознательные установки человека, заложенные с детства. Речь идет о том, что причиной гиперфагии взрослого являются психологические детские травмы. Набору избыточной массы тела способствуют 2 травмы: униженного и контролирующего, либо их комбинация. Изолированная травма униженного особенно патогенна в плане ожирения. Такие субъекты вырастают с деструктивной подсознательной психологической установкой - без людей я "ничто", я должен быть всем полезен. Поведение этих лиц со стороны выглядит как чрезмерно экстраверсивно-компанейское; они как бы невольно начинают занимать больше места в жизни других людей - растет и их тело. Однако такое поведение есть подсознательная реакция на нехватку любви или признания, что компенсируется "оральным удовольствием" - едой. Для субъектов с травмой униженного характерен "приспосабливающийся" паттерн поведения и андроидная (либо типа "авокадо") разновидность ожирения. Как правило, в детстве имела место гипероопека со стороны властной матери, однако изъявление ее любви зависело от того, как ребенок ест.
Лица с травмой контролирующего также могут иметь избыточный вес, однако он увеличивается за счет пропорционального развития жировой и мышечной ткани. Подсознательные установки контролирующего субъекта: люди слабы, их нужно эксплуатировать и манипулировать ими. Контролирующие люди, как правило, много и охотно работают; коммуницируют с окружающими с позиции силы, любят соперничество. Они чаще чем другие испытывают чувство гнева, когда что-то идет не по их плану. Как раз ощущение гнева (когда кто-то или что-то не поддается контролю) и является тем триггером, который заставляет их много есть, чтобы быть "еще больше и еще сильнее". Для женщин с контролирующим поведением характерно гиноидное ожирение; для мужчин - андроидное с одновременно развитым мышечным торсом.
Сложной и противоречивой является комбинированная травма - униженного и контролирующего. Хотя, в целом, это весьма распространенная ситуация. Такие субъекты с кем-то ведут себя как контролирующие (например, с партнером по браку), а с кем-то, кого ни в состоянии контролировать (например, коллеги по работе), как униженные. Такие антагонистические ощущения порождают деструктивные личностные установки: жадность, ревность, зависть, сопровождающиеся эмоциональным напряжением, внутренней неудовлетворенностью. Еда в таком случае служит компенсацией фрустрации. Кроме того, для них часто свойственен накопительский образ жизни: все самое лучшее, модное, передовое - установка на обладание.
Весьма распространенными являются ситуации, когда стройный молодой человек или девушка с годами набирают лишний вес, вплоть до ожирения. Нельзя относиться к подобному как к естественной эволюции фенотипа человека. Это всегда отражает или внутренний конфликт человека, или экзистенциальную скуку, однообразие.
Одним из самых больших заблуждений больных с ожирением является их уверенность в том, что они не переедали и не переедают. Допустить можно только второе: в последние годы и в настоящее время, действительно, переедания может и не быть. Однако тогда, когда пациент набирал вес (много лет назад), он ел много, сам, возможно, того не замечая, поскольку его пищевое поведение "гармонично вписывалось" в текущий временной отрезок жизни. Набрать вес в стократ легче, чем его сбросить. Поэтому, когда вы начали замечать, что ваш вес стал неконтролируемо повышаться, меры необходимо принимать сразу.
2. Вторичное (симптоматическое) ожирение. Речь идет об ожирении, которое является симптомом какого-то заболевания. При симптоматическом ожирении, в отличие от первичного, гиперфагии (переедания) может и не быть, а наблюдается избыточное образование жира из углеводов и(или) недостаточное использование (мобилизация) жира как источника энергии.
- врожденные генетические заболевания (ожирение формируется с детства),
- церебральное ожирение (некоторые заболевания головного мозга, при которых нарушается работа центра пищевого поведения),
- эндокринное ожирение (гипотиреоз, гиперкортицизм),
- лекарственное или, что тоже самое, ятрогенное ожирение (чаще всего избыточная масса тела набирается при длительном использовании антидепрессантов, глюкокортикоидов, оральных контрацептивов). Способствовать (но не обязательно!) набору веса могут бета и альфа блокаторы, некоторые антигистоминные и противовирусные средства.
Перед началом лечения необходимо выработать у больного мотивацию. В ее отсутствии практически наверняка пациент, даже несмотря на первично неплохие результаты (сброс веса), вернется к привычному образу жизни и характеру питания. Мотивация вырабатывается исходя из понятий "качество жизни" и "продолжительность жизни". Согласно феномену "парадокса ожирения" далеко не всегда избыточная масса тела является предиктором сердечно-сосудистых осложнений. Однако само по себе ожирение, особенно андроидного типа, способно индуцировать метаболический синдром. К сожалению, спрогнозировать его невозможно. С другой стороны, метаболический синдром в отсутствие ожирения - большая редкость. Поэтому, борясь с ожирением, пациент осуществляет профилактику метаболического синдрома. Уже возникший метаболический синдром, полной инволюции практически не поддается, и, главное, он сократит жизнь больного примерно на 10-15 лет.
Более понятной кажется мотивация для улучшения качества жизни больного ожирением (особенно, если метаболического синдрома нет, а его мифическая манифестация в будущем многими пациентами не воспринимается всерьез). Помимо косметического дефекта (и как следствие заниженной самооценки), эффективная борьба с избыточным весом обеспечивает комфортную переносимость физических нагрузок. В итоге, физические упражнения похудевшему человеку, вместо сильной одышки и усталости, будут приносить ощущение мышечной радости. Таким образом, при прочих равных условиях качество жизни человека с нормальной массой тела будет выше за счет физической "мобильности" и адекватного восприятия себя в зеркале.
Раз патогенез первичного ожирения заключается в превышении поступающих калорий над расходуемыми, лечение должно обязательно сопровождаться обратным соотношением. Вместе с тем, перед больным нужно ставить реалистичные цели: похудение должно быть постепенным (по 0,5- 1 кг в неделю).
- Питание. ("Суп, вареная говядина, какое-нибудь блюдо из овощей всегда были и остались излюбленным его обедом", О. де Бальзак, роман "Отец Горио"). За последние десятилетия было предложено множество коммерческих диет. Однако в долгосрочном плане лишь единицы из них показали хоть какой-то положительный эффект. Самой популярной диетой для быстрого снижения веса является низкоуглеводная диета по Atkins (не более 60 г. углеводов в день; например, в 1 яблоке содержится ~15 г. углеводов). Данная диета подразумевает тотальный запрет не только на все сладкое, но и на такие продукты, как макаронные изделия, хлеб, фрукты. Сложно представить, что кто-то сможет пожизненно соблюдать такую диету. Поэтому при достижении промежуточного целевого эффекта (например, снижение веса на 10% от исходного за 6 месяцев) рекомендуется перейти на диету Weight Watchers. Согласно ней можно есть все, но каждому блюду с учетом размера порции присваивается определенное количество баллов. Суточный пищевой рацион не должен превышать количество баллов, установленное диетологом. Снижение веса достигается за счет ограничения общего калоража. Калькуляцию для расчета баллов можно найти на сайте . Согласно мнению специалистов, дефицит потребляемых калорий должен составлять не менее 700 от расходуемых и так на протяжении всего времени соблюдения диеты.
- Физическая нагрузка в сочетании с диетой является обязательным компонентом лечения больных ожирением. Для начала у больного необходимо выработать установку, что любая физическая активность лучше, чем ее отсутствие. Лечебным эффектом обладает аэробная ("работа голеней") физическая нагрузка. Правило такое: физическая нагрузка средней степени интенсивности (прогулочная езда на велосипеде, ходьба) должна осуществляться ежедневно на протяжении минимум 45 минут; физическая нагрузка высокой интенсивности (бег трусцой, быстрые танцы, лыжи, футбол) - минимум 20 минут ежедневно. Пациент вправе выбрать для себя что-то подходящее. Следует не упускать любой момент для совершения нагрузки: вместо лифта - подыматься по лестнице; вместо автотранспорта - ходьба пешком и пр.
- Бихевиоральная психотерапия. Разновидность когнитивно-поведенческой психотерапии, призванная создать новое отношение больного к системе "Я и еда". К сожалению, больные недооценивают степень ее важности.
- Медикаментозная терапия показана в том случае, если на протяжении длительного времени (не менее 6 месяцев) не удается сбросить вес хотя бы на 5% от исходного. Как правило, без медикаментозной терапии возможно обойтись при ожирении не тяжелее 1 степени (ИМТ до 35). Лечение запущенных форм ожирения (2-3 степени), помимо диеты, физкультуры и психотерапии, должно обязательно включать в себя лекарственные средства. В настоящее время доказанной эффективностью обладают только 3 препарата: Кнекса (фентермин+топирамат), Орлистат и Белвик (лоркасерин). Кнекса представляет собой комбинированный лекарственный препарат - психостимулятор в сочетании с противоэпилептическим средством. Оба компонента находятся в препарате в малых дозах. Механизм действия основан на подавлении чувства голода. Орлистат - ингибитор желудочно-кишечных липаз. Препарат не дает расщепляться жирам, а значит препятствует их всасыванию. Белвик (в РФ не зарегистрирован) - по механизму действия противоположен антидепрессантам из группы СИОЗы. Подавляет чувство голода, увеличивает насыщение уже от небольшого количества принятой пищи.
Что касается Биодобавок, то ни одна из них не показала свою эффективность в плане снижения веса по статистическим критериям. Поэтому принимать БАДы для похудения стоит, только при наличии веры в них - никто не отменял эффект плацебо.
- Бариатрическая хирургия - раздел эндоскопической или полостной хирургии, призванный с помощью реконструктивных вмешательств на желудке и(или) кишечнике уменьшить всасываемость пищи. Бариатрические хирургические манипуляции можно разделить на следующие разновидности:
1. Бандажирование желудка - создание желудка по типу "песочных часов". В маленькой части желудка (выше бандажа) пища будет задерживаться, что вызывает чувство насыщения.
2. Разновидности гастропластик - удаление разных частей желудка с формированием нового желудка в виде вытянутой петли.
3. Желудочное шунтирование - большая часть желудка выключается из пищеварения, так как между его верхней частью (субкардией) и тонкой кишкой формируется анастомоз.
4. Билиопанкреатическое шунтирование - субтотальная резекция желудка и соединения его оставшейся части с тонкой кишкой. Полностью выключается из пищеварения важнейшая часть пищеварительной трубки - двенадцатиперстная кишка.
По мнению экспертов бариатрическая хирургия показана взрослым лицам не старше 65 лет, если ИМТ находится в диапазоне от 35 до 50 с условием, что предыдущие этапы лечения были проведены корректно. При ИМТ более 50 риск летального исхода от операционных или послеоперационных осложнений высок, поэтому принятие решение о выполнении операции принимает врачебный консилиум. При ИМТ более 70 операцию не проводят из-за крайне высокого риска от самой манипуляции.
Прибегаю к услугам бариатрической хирургии, пациент должен отдавать отчет в том, что после успешной операции он должен будет всю жизнь принимать поливитамины, навсегда исключить из рациона некоторые пищевые продукты (в зависимости от вида операции), есть только малыми порциями, регулярно посещать врача.
Подчеркну, что снижение веса посредством бариатрической хирургии не приводит к увеличению продолжительности жизни; речь идет только об улучшении ее качества.
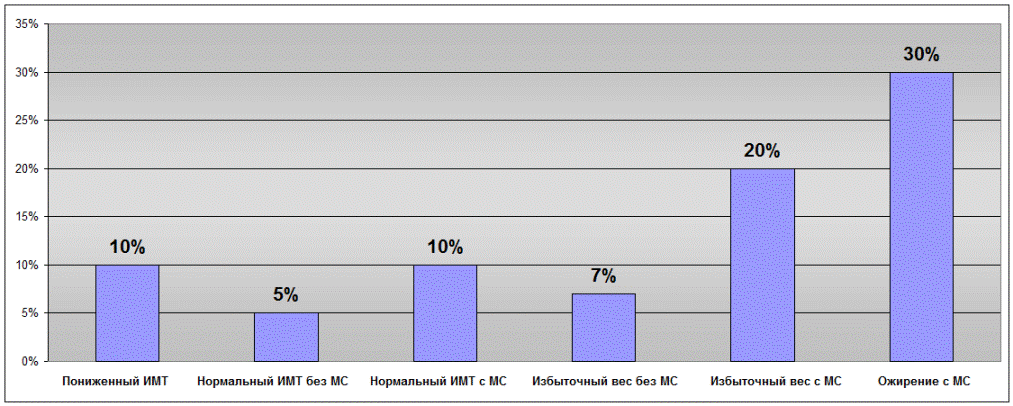
Сердечно-сосудистые риски у больных с различным ИМТ.
Когда мы говорим о сердечно-сосудистых рисках, то подразумеваем вероятность развития инфаркта миокарда или инсульта в течение определенного промежутка времени. Как было сказано выше, ожирение в сочетании с метаболическим синдромом является одним из предвестников сосудистой катастрофы. В заключении вашему вниманию представляется диаграмма, на которой показана примерная вероятность (в %) заболеть инфарктом миокарда или инсультом в течение 5 лет среди взрослой популяции в зависимости от значения ИМТ, наличия или отсутствия метаболического синдром (МС):