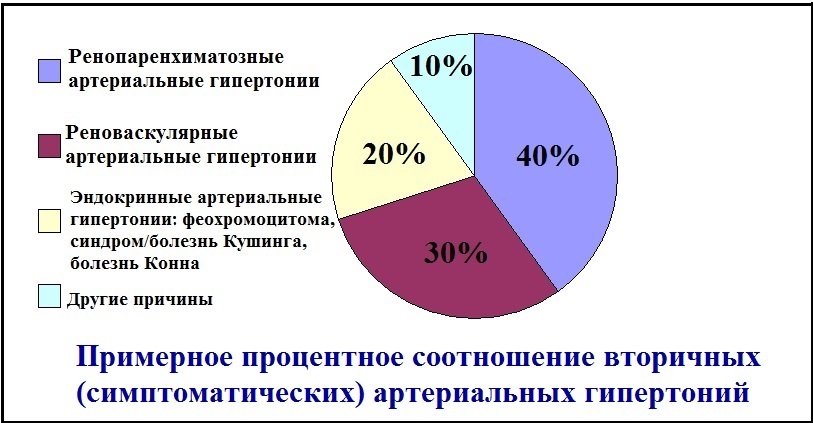
Распространенность. Вторичная артериальная гипертензия (ВАГ) является одним из симптомов какого-то заболевания/синдрома. Данные о распространенности ВАГ противоречивы. Кардиологическое сообщество утверждает, что симптоматическая АГ (САГ) встречается не более, чем в 10% случаев стойкой артериальной гипертензии; врачи, которые занимаются радикальным лечением ВАГ (сосудистые хирурги, хирурги-онкологи), считают, что она "охватывает" ~ 20% всех случаев АГ.
Возможные косвенные признаки вторичной артериальной гипертензии:
- недостаточная эффективность (или рефрактерность) стандартной гипотензивной терапии (NB! вероятно, самый главный признак);
- манифестации артериальной гипертонии в молодом возрасте (20-35 лет);
- чрезмерное повышении диастолического (нижнего) артериального давления;
- характерные симптомы, ассоциированное с определенной клинической формой вторичной гипертонии (например, фенотип "кушингоида" или "беспричинные кризы" как при феохромоцитоме);
- гипертонические кризы, протекающие с клиникой острой левожелудочковой недостаточности;
- недостаточное снижение артериального давления в период ночного сна (прежде всего, по данным СМАД);
- многократное повышение уровня сывороточного ренина относительно референсных значений;
- раннее (в первые 5-7 лет заболевания) поражение органов-мишеней: нефросклероз, атеросклероз, гипертрофия миокарда левого желудочка.
Заболевания, при которых повышение артериального давления может быть единственным симптомом.
Реноваскулярная артериальная гипертония.
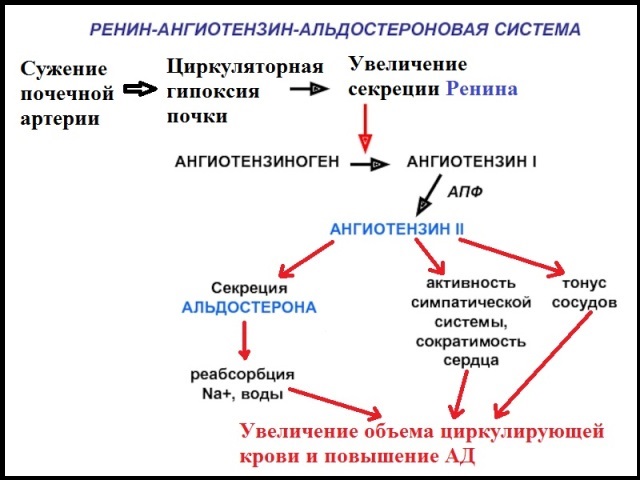
Данную группу заболеваний объединяет феномен обструкции почечной артерии (или ее крупных сегментов), что приводит к циркуляторной гипоксии (ишемии) почечной паренхимы и компенсаторной активации ренин-ангиотензиновоц-альдостероновой системы. Последняя, как известно, оказывает мощное прессорное влияние на артериолы и повышает системное артериальное давление (АД).
Существует три основных заболевания, которые могут привести к реноваскулярной гипертонии (расположены в порядке уменьшения частоты встречаемости):
- Атеросклероз почечных артерий,
- Фиброзно-мышечная дисплазия почечных артерий,
- Неспецифический аортоартериит.
а) Атеросклероз почечных артерий. Встречается среди лиц старше 45-50 лет, имеющих факторы риска атеросклероза. Также для таких субъектов характерен атеросклероз других артериальных бассейнов. Говорить об атеросклеротическом характере реноваскулярной АГ правомочно только при сужении почечной артерии не менее чем на 50%. Как правило, при атеросклерозе почечных артерий поражается их устья и/или проксимальный сегмент. Показанием для восстановления кровотока (хирургической операции на почечной артерии) является не сам факт сужения, а сочетание АГ и инструментально доказанного стеноза. Если стеноз почечной артерии протекает бессимптомно, показано консервативное лечение - статинотерапия.
Варианты диагностики:
- УЗИ артерий почек. Плюсы: доступность, дешевизна, неинвазивность. Минусы: операторазависимость, проблема низкой эхогенности у тучных пациентов. В целом, положительная прогностическая ценность УЗИ почечных артерий при верификации обструктивного атеросклероза не превышает 70-75% (то есть в 25-30% возможны ложноотрицательные результаты);
- СКТ артерий почек с контрастированием почечных артерий, МРТ артерий почек с контрастированием почечных артерий. Оба метода отличаются высокой отрицательной прогностической ценностью ~95% (то есть вероятность ложноположительных результатов не превышает 5%). МРТ следует отдать предпочтение, если наряду с почечными артериями, необходима качественная оценка состояния почечной паренхимы.
- Ангиография почечных артерий (инвазивный метод: катетеризация одной из крупных периферических артерий; чаще всего бедренной) - введение контрастного вещества в устье почечных артерий и визуализация их проходимости под контролем рентгеноскопии в режим реального времени. Чаще всего ее делают на фоне уже диагностированного стеноза (с помощью УЗИ, МРТ или СКТ) с целью стентирования почечной артерии in situ. Также ангиография почечных артерий позволяет узнать по косвенным признакам состояние почечной паренхимы (например, симптом "обожженного дерева") и оценить вероятный "вклад" в гипертонию "паренхиматозного компонента" (см.ниже).
б) Фиброзно-мышечная дисплазия почечных артерий - генетически детерминированное заболевание, манифестирующее в молодом или среднем возрасте преимущественно у женщин. Фиброзно-мышечное перерождение почечных артерий в ее среднем и дистальном сегментах приводит к их сужению и ишемии почечной ткани.
Варианты диагностики:
- то же, что и при атеросклеротической реноваскулярной АГ: УЗИ, СКТ, МРТ, ангиография.
в) Неспецифический аортоартериит (болезнь Такаясу) - идиопатическое системное поражение интимы крупных артерий аутоиммунного характера, приводящее к их выраженному сужению. Для данного заболевания характерны протяженные (а не локальные, как при атеросклерозе) двухсторонние стенозы крупных артерий. В конечном итоге клиника заболевания будет определяться тем, какой артериальный бассейн поражен преимущественно: каротидный (неврологическая симптоматика), коронарный (ишемия миокарда), почечный (стойкая артериальная гипертония) и т.д. Чаще заболевают лица в возрастном диапазоне от 20 до 50 лет.
Варианты диагностики:
- то же, что и при атеросклеротической реноваскулярной АГ: УЗИ, СКТ, МРТ, ангиография.
Варианты хирургической коррекции реноваскулярной артериальной гипертонии:
- стентирование стеноза почечной артерии; данному методу лечения отдается предпочтение при непротяженной атеросклеротической бляшке устьевой или проксимальной локализации; лечением занимается рентгенхирург;
- эндартерэктомия; удаление содержимого бляшки почечной артерии с восстановлением ее проходимости; операция проводится сосудистым хирургом; эндартерэктомия показана при крупных протяженных кальцинированных бляшках;
- протезирование почечной артерии; резекция почечной артерии и замена ее венозным или искусственным протезом; операция выполняется при протяженных поражениях почечной артерии; проводится сосудистым хирургом;
- шунтирование почечной артерии венозным трансплантатом; как правило, выполняется при поражении сегментарных ветвей почечной артерии как в виде монотерапии, так и в качестве дополнения, например, к протезированию; проводится сосудистым хирургом.
NB! Чем раньше будет выполнена реваскуляризация при реноваскулярной АГ, тем выше ожидаемый клинический эффект (вплоть до полной отмены гипотензивных препаратов) от операции! Выполнение операции на далекозашедшей стадии АГ (выраженное поражение органов-мишеней) приводит к ее неудовлетворительным результатом по причине развития нефросклероза почек (из-за длительной циркуляторной гипоксии) и амплификации АГ за счет "ренопаренхиматозного компонента". В этом смысле роль кардиолога, как врача-диагноста, первостепенна.
Ренопаренхиматозная артериальная гипертония.
Причины: хронический пиелонефрит, острый или хронический гломерулонефрит, диабетическая нефропатия, мочекаменная болезнь с исходом в нефросклероз и др.
Главным патофизиологическим феноменом ренопаренхиматозной АГ является тканевая гипоксия почечной паренхимы, возникающая на фоне воспалительно-дистрофических процессов и провоцирующая гиперпродукцию ренина. Это может быть следствием как острого почечного заболевания, так и длительного вялотекущего процесса с исходом в нефросклероз и хроническую почечную недостаточность.
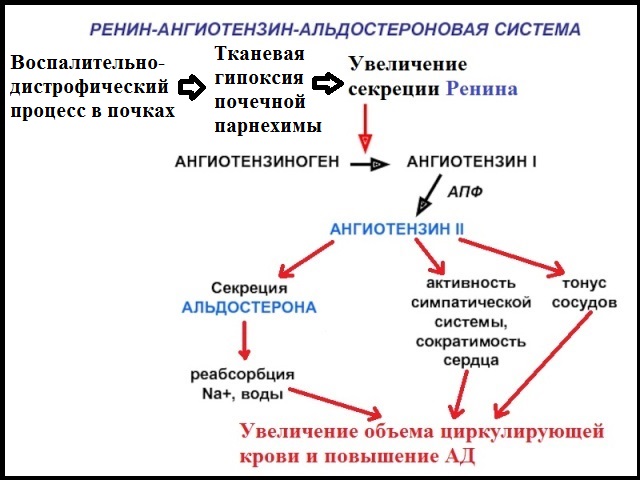
Следует понимать, что далеко не всегда заболевание почек провоцируют манифест АГ: почечная патология может протекать с типичными для нее симптомами и нормальными цифрами АД.
Доказать, что именно заболевание почек спровоцировало АГ (особенно если речь идет о хроническом почечном заболевании) бывает довольно сложно (тем более, когда АГ хорошо контролируется гипотензивными средствами).
NB! Из всех симптоматических АГ в диагностическом плане наибольшую коварность представляет гипертогенная форма хронического гломерулонефрита. Это заболевание является самой труднодоказуемой причиной ВАГ. Как правило, оно манифестирует в молодом возрасте, десятилетиями протекает скрытно (без формирования почечной недостаточности) и даёт о себе знать только интерметтирующим мочевым синдромом (небольшая протеинурия и небольшая эритроцитурия) и стойкой АГ.
Для выявления мочевого синдрома порой приходится прибегать к нагрузочным пробам, усиливающим катаболизм белка: тест с двухчасовой интенсивной физической нагрузкой. Данный тест у любого человека сопровождается транзиторным мочевым синдромом, но у больного с хроническим гломерулонефритом мочевой синдром будет регистрироваться и на следующее утро. Подозрение на гипертогенную форму хронического гломерулонефрита возникает при наличии в анамнезе перенесенного острого гломерулонефрита, частых ангинах, нефропатии беременных. Впрочем, следует помнить о возможности развития хронического гломерулонефрита в первичной форме. Золотым стандартом диагностики данного заболевания является биопсия почки.
Гораздо проще верифицировать хронический пиелонефрит, как причину "беспричинной" артериальной гипертонии. Диагностические критерии его достаточно стабильны: протеинурия, лейкоцитурия, бактериурия, специфические параметры урограмм и др. У пациентов с длительным анамнезом субкомпенсированого/декомпенсированного сахарного диабета вероятной причиной тяжелой ренопаренхиматозной АГ является диабетическое поражение почек.
Лечением ренопаренхиматозных форм артериальной гипертонии занимаются нефролог и кардиолог. При показаниях к операции к лечению подключается уролог или онколог.
NB! Важно понимать, что некорректное лечение гипертонической болезни ("психосоматической" артериальной гипертонии) с годами приводит к развитию поражению почек и/или прогрессированию атеросклероза, что может амплифицировать заболевание за счет "присоединения" ренопаренхиматозной и/или реноваскулярной артериальной гипертонии. На клиническом уровне это будет проявляться в недостаточной эффективности медикаментозного лечения гипертонии.

NB! Основная причина поздней диагностики "почечных" форм вторичной гипертонии заключается в том, что на начальных этапах - а это может длиться годы - она может сравнительно неплохо (субоптимально) контролироваться медикаментозными препаратами и, соответственно, не диагностироваться. А в тот момент, когда АГ перестает адекватно коррегироваться медикаментами, циркуляторная и/или тканевая гипоксия почечной ткани приводят к уже необратимому повреждению почечной паренхимы и усилению гипертонии по принципу положительной обратной связи. Поэтому сам факт невозможности достичь целевых цифр АД должен насторожить врача в плане наличия у больного вторичной артериальной гипертонии.
Феохромоцитома - опухоль мозгового слоя надпочечника, продуцирующая катехоламины. Может встречаться в любом возрасте. В 90-95% случаев она является односторонней и доброкачественной (не склонной к метастазированию). Подозрение на феохромоцитому возникает при следующих клинических особенностях АГ:
- упорные беспричинные гипертонические кризы (феномен неуправляемой гемодинамики), сопровождающиеся "адреналиновыми" проявлениями (тремор, страх, сильное сердцебиение, потливость);
- спонтанная нормализация АД, сопровождающаяся иногда феноменом парадоксальной артериальной гипотонии; последний объясняется тем, что метаболизм катехоламинов на альфа-2 и бета-2 адернорецепторах может оказаться замедленным, что предопределяет чрезмерный гипотензивный эффект после криза;
- абсолютная неэффективность стандартной гипотензивной терапии (мочегонные, ингибиторы АПФ, сартаны) как в межкризовый период, так и во время криза;
- эффективность комбинированного медикаментозного лечения бета- и альфа-адреноблокаторами; назначение их в виде терапии ex juvantibus может существенно помочь диагностическому процессу.
Варианты диагностики:
- УЗИ надпочечников; хороший скрининг в отсутствие у пациента ожирения;
- МРТ или СКТ органов брюшной полости; "золотой" стандарт диагностики любых опухолевидных образований надпочечников;
- Анализ мочи на метанефрины (чувствительность 95%; специфичность 85-90%); метанефрины представляют собой один из конечных продуктов распада катехоламинов, которые выводятся с мочой; данный лабораторный анализ отличается высокой положительной прогностической ценностью; обычно он назначается после визуализации опухоли посредством инструментального метода или при подозрении на феохромоцитому вненадпочечниковой локализации (встречается в 5% случаев всех феохромоцитом); если тест оказывается положительным, то диагноз считается установленным.
Лечение проводится в два этапа:
1. Подготовка к операции, предполагающая коррекцию АГ посредством одновременного приема альфа- и бета-адреноблокаторов (например, Доксазозин + Бисопролол);
2. Хирургическое удаление опухоли.
Трудности при курации больных с феохромоцитомой вненадпочечниковой локализации.
Во-первых, надежно установить локализацию опухоли в таких случаях можно только с помощью сцинтиграфии с I-метайодбензилгуанидином; данный препарат накапливается в хромоффинных опухолях и сохраняется там до 3-4 суток; этот метод применяется только в нескольких крупных специализированных клиниках страны;
Во-вторых, при множественных вненадпочечниковых хромоффинных опухолях или метастазировании злокачественной феохромоцитомы радикальное хирургическое лечение оказывается невозможным; в таких случаях единственным вариантом лечения заболевания является пожизненный прием альфа-и бета-адреноблокаторов.
Заболевания, при которых повышение артериального давления является одним из симптомов.
Синдром Конна (первичный гиперальдостеронизм).
Имеет три патоморфологических варианта: одиночная опухоль коры надпочечника (альдостерома) - 70% случаев; множественные опухоли коры надпочечников (множественные альдостеромы) - 20% случаев; гиперплазия коры надпочечников - 10% случаев.
Клиническая картина заболевания определяется гиперсекрецией альдостерона, который продуцируется опухолевой тканью. Клинико-метаболические эффекты гиперальдостеронемии:
- задержка натрия на уровне почечных канальцев; последствия: гиперволемия, неизбежно приводящая к артериальной гипертонии;
- усиленное выведение калия с мочой приводит к клинически значимой гипокалиемии; последствия: мышечная слабость, небольшие судороги и парестезии, специфические ЭКГ-проявления гипокалиемии;
- парадоксальная полиурия, никтурия и полидипсия.
Варианты диагностики:
- УЗИ надпочечников; хороший скрининг в отсутствие у пациента ожирения;
- МРТ или СКТ органов брюшной полости; "золотой" стандарт диагностики любых опухолевидных образований надпочечников;
- Анализ крови на альдостерон и ренин: обычно назначается после визуализации опухоли посредством инструментального метода; при болезни Конна уровень альдостерона повышен, а уровень ренина всегда понижен. То есть гипоренинемия имеет самостоятельное диагностическое значение при подозрении на первичный гиперальдостеронизм.
Лечение проводится в два этапа:
1. Подготовка к операции, предполагающая коррекцию АГ посредством применения антагонистов альдостерона - Спиронолактон или Эплеренон.
2. Хирургическое удаление опухоли.
Синдром Кушинга (гиперкортицизм).
Имеет много клинико-морфологических вариантов. Выделим три главных:
1) опухоль надпочечников - кортикостерома;
2) аденома или гиперплазия гипофиза с гиперсекрецией гормона АКТГ, который стимулирует функцию коры надпочечников (болезнь Кушинга);
3) ятрогенный синдром Кушинга: например, его можно наблюдать у больных с тяжелым течением бронхиальной астмы, которым назначают пролонгированную терапию преднизолоном.
Клиническая картина гиперкортицизма:
- кушингоидное ожирение (ожирение преимущественно верхней половины туловища и лица),
- повышение артериального давления за счет минералокортикоидной активности глюкокортикоидов; таким образом, АГ при синдроме Кушинга имеет объемзависимый характер,
- гирсутизм у женщин за счет андрогенного эффекта глюкокортикоидов,
- менее специфичные симптомы: остеопороз, слабость, гипотрофия скелетной мускулатуры.
NB! У пациентов с изначально пониженным питанием кушингоидное ожирение может быть слабо выраженным.
Варианты диагностики:
- УЗИ надпочечников; хороший скрининг в отсутствие у пациента ожирения;
- МРТ или СКТ органов брюшной полости и головного мозга; "золотой" стандарт диагностики любых опухолевидных образований;
- Лабораторная диагностика:
1) анализ мочи на экскрецию свободного Кортизола (наиболее чувствительный лабораторный анализ на предмет диагностики эндогенного гиперкортицизма),
2) анализ слюны на Кортизол,
3) анализ крови на содержание АКТГ (дифференциальная диагностика между синдромом и болезнью Кушинга),
4) дексаметазоновый тест.
Лечение комбинированное и строго индивидуализированное:
1. Применение ингибиторов биосинтеза гормонов в коре надпочечников и/или антагонистов глюкокортикоидов; при болезни Кушинга - применение антагонистов АКТГ.
2. Лучевая терапия.
3. Хирургическое удаление кортикостеромы или аденомы гипофиза.
Заболевания, при которых повышение артериального давления является фоновым симптомом и, как правило, не сопровождается поражением органов-мишеней.
1. Тиреотоксикоз. Протекает по типу артериальной гипертонии с гиперкинетическим синдромом: повышение систолического АД при нормальном диастолическом АД в сочетании с синусовой тахикардией.
2. Гипотиреоз. Протекает в формате объемзависимой "мягкой" артериальной гипертонии с отечным синдромом.
3. Редкий ритм сердца. Любая брадикардия (например, при блокадах сердца), которая не достигает критических значений (то есть не приводит к брадиаритмическому шоку), сопровождается компенсаторным повышением артериального давления для поддержания адекватного кровотока в жизненно важных органах ("централизация" кровообращения).
4. Лекарственная артериальная гипертония (например, повышение АД на фоне приема ингаляционных симпатомиметиков, нестероидных противовоспалительных средств или оральных контрацептивов).
5. Эритремия (полицитемия). Хронический гемобластоз, основным лабораторным проявлением которого является повышенный уровень гемоглобина и эритроцитов. Манифестация АГ при эритремии определяется существенным повышением вязкости крови (объем-зависимый компонент), что может нарушать микроциркуляцию и компенсаторно активировать ренин-ангиотензиновую систему (вазоспастический компонент).
6. Гиперкинетический синдром - пограничное или незначительное повышение систолического АД в сочетании с синусовой тахикардией. Может являться индивидуальной нормой в рамках тревожного психотипа, косвенным проявлением которого является тенденция к синусовой тахикардии и небольшое повышение систолического АД; иногда гиперкинетический синдром предшествует манифестации гипертонической болезни; еще возможные причины данного синдрома: алкогольный "марафон" и анемия.
7. Компенсаторная АГ при гемодинамически значимых стенозах сонных артерий.
8. Тяжелая аортальная недостаточность. Для данного патологического состояния характерна изолированная систолическая артериальная гипертензия; диастолическое АД всегда понижено. Имеет компенсаторный характер, так как тяжелая аортальная недостаточность предопределяет значительное повышение ударного объема крови левого желудочка и компенсаторную тахикардию.
9. Гестационная артериальная гипертония (гипертония беременных). АГ индуцирована беременностью, появляющаяся или значительно усиливающаяся в ее второй половине (после 20 недели). Если данная форма АГ принимает злокачественное течение (ассоциируется с поражением органов-мишеней - преэклампсия (нефропатия) или эклампсия (нефропатия в сочетании с отеком мозга), то это требует экстренной госпитализации и неотложной терапии.
Казуистические причины вторичной артериальной гипертонии.
Гиперпаратиреоз. Говорить о причинно-следственной связи между гиперпаратиреозом и АГ можно только при "почечной" форме данного заболевания, приводящей к кальцификации почечной такни и развитию хронической почечной недостаточности.
Ренинома. Опухоль почечной паренхимы, продуцирующая ренин. Встречается крайне редко. Отличается тяжелым течением. Лечение - хирургическое.
Сдавление почечной артерии опухолью.
Коарктация аорты.
Рак почки.
Односторонняя гипоплазия почки.
Ренин-секретирующие экстраренальные опухоли: карцинома легких,
аденокарцинома поджелудочной железы и др.