Плановая электрофизиологическая проверка кардиостимулятора осуществляется сравнительно редко - раз в 8-12 месяцев. В связи с этим фактическим патронажем пациентов с имплантированным ЭКС занимаются врачи кардиологи или специалисты функциональной диагностики. Очевидна необходимость корректной интерпретации ЭКГ на фоне кардиостимуляции, поскольку ошибки будут приводить к ложноположительным или ложноотрицательным клиническим заключениям, что повлечет за собой неоправданные госпитализации или, наоборот, отсрочит необходимые врачебные вмешательства.
Изучение анналов ЭКГ на фоне ЭКС невозможно без правильной трактовки ассоциированной с кардиостимуляцией терминологии и аббревиатуры.
Основные понятия кардиостимуляции.
Режим стимуляции (Mode) - отражает базовые характеристики кардиостимулятора. Представлен в виде последовательности заглавных английских букв; как правило 3-4-х, например: например DDDR. Что под ними скрывается?
Первая буква означает, какая камера стимулируется (то есть, где находится стимулирующий электрод): в предсердии (А - atrium), в желудочке (V - ventricle) или в обеих камерах (D - dual).
Вторая буква означает, информация об электрической активности какой камеры сердца передается в кардиостимулятор (функция детекции / распознавания / восприятия). Другими словами, какая камера детектируется стимулятором: предсердие (А - atrium), желудочек (V - ventricle) или обе камеры (D - dual).
Третья буква означает, разновидность реакции кардиостимулятора на полученную информацию от детектирующего электрода: I - inhibited (запрещение), T - triggered (стимуляция), D - dual (двойной ответ), возможны сочетания запрещающей и стимулирующей реакции.
Четвертая буква, если есть, обозначает наличие функции частотной стимуляции сердца (R - Rate modulation) - способность кардиостимулятора выдавать импульсацию не с фиксированной частотой, а согласно потребностям организма ("разгонять" частоту сердечных сокращений).
Пятая буква, если есть, обозначает наличие функции кардиовертера-дефибриллятора: P (Pase - антитахикардитическая стимуляция), S (shock - дефибрилляция, шок) или D (P+S).
Если говорить о самом распространенном режиме кардиоcтимуляции DDDR, то анализируя данную аббревиатуру, мы можем сказать следующее: "В обеих камерах сердца находится стимулирующий электрод (D - dual, обе) - то есть стимулируются и предсердия и желудочки; детектируется (воспринимается) информация об электрической активности обеих (D - dual) камер сердца; в зависимости от полученной информации от детектирующих электродов, кардиостимулятор может запретить себе выдавать стимуляцию (и продолжить следить за электрической активностью сердца) или осуществить стимуляцию (D - dual, оба ответа); кардиостимулятор имеет функцию частотной адаптации (R)". Ниже представленная ЭКГ дает понять принцип работы ЭКС в режиме DDD:
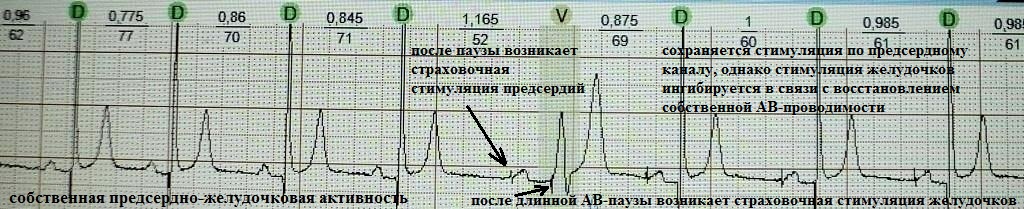
Рассмотрим еще один режим стимуляции, широко используемый при брадисистолической фибрилляции предсердий - VVI. Анализируя данную аббревиатуру, мы можем сказать следующее: "Стимулирующий электрод находится в желудочке (V - ventricle); воспринимающий электрод находится в желудочке (V - ventricle); если стимулятор улавливает собственное сокращение желудочков, он не выдает импульс ( I - inhibited, запрещение), отдавая тем самым приоритет спонтанной (естественной) электрической активности желудочков".
Таким образом, кардиостимулятор может быть однокамерным (электрод в одной камере, например VVI) или двухкамерным (в обеих камерах по электроду, например DDDR). В зависимости от режима программирования каждый электрод выполняет или стимуляцию, или детекцию, или и то и другое.
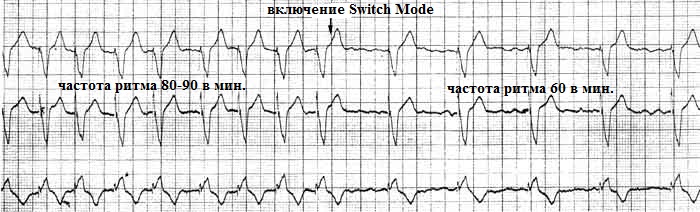
Иногда, несмотря на наличие двухкамерного ЭКС, ЭКГ описывают буквально - по фактическим параметрам стимуляции. Например, больному имплантирован ЭКС в режиме DDDR, а на момент исследования имеет место стимуляции VDDR (Р-синхронизированная стимуляция желудочков). Другой пример: при развитии фибрилляции предсердий происходит смена режима стимуляции (switch mode) с DDDR на DDIR.

Базовая частота стимуляции (Base Rate, Lower Rate, Basic Rate) - частота, с которой осуществляется стимуляция сердца при отсутствии собственных сокращений. Как правило, программируется на значение 55 или 60 ударов в минуту.
Частота покоя, Rest Rate (Sleep Rate, Night Rate - ON или OFF) - частота стимуляции в период отдыха, ночью; всегда программируется ниже базовой - чаще на 5 ударов в минуту. Например, Base Rate составляет 60 в мин., Rest Rate - 55 в мин. Данный алгоритм активируется либо по достижении определенного времени суток (например, с 22:00 до 7:00), либо при неподвижности пациента в течение 10-15 минут (стимулятор это воспринимает, как отдых, сон).
Максимальная частота стимуляции (Max Sensor Rate, Upper Sensor Rate, Maximum Sensor Rate) - данная опция возможна только при наличии активированного алгоритма частотной адаптации (Rate modulation, Sensor), отражает максимальную частоту стимуляции в ответ на выполняемую пациентом нагрузку. Программируется с оглядкой на возраст и наличие сопутствующих заболеваний сердца: при прочих равных условиях, у лиц преклонного возраста этот параметр устанавливается на меньшее значение - обычно 120-130 в мин.
AV-задержка (AV delay, Sensed AV) - в двухкамерных стимуляторах временной интервал, обеспечивающий задержку нанесения желудочкового (V - ventricle) стимула после навязанного (А) предсердного сокращения. Параметр обеспечивает последовательное (а не одномоментное!), как и в норме, сокращение сначала предсердий, затем желудочков; измеряется в миллисекундах.
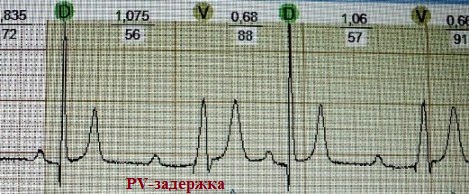
PV-задержка (PV delay, Pased AV) - в двухкамерных стимуляторах временной интервал, обеспечивающий задержку нанесения желудочкового (V - ventricle) стимула после собственного (Р) предсердного сокращения. Параметр обеспечивает последовательное (а не одномоментное!), как и в норме, сокращение сначала предсердий, затем желудочков; измеряется в миллисекундах.
Как правило, PV-задержка программируется на несколько большее значение, чем AV-задержка, с целью "поиска" собственной желудочковой активности после собственной предсердной (Р) активности. Это мы и видим на следующем примере (две ЭКГ одной и той же больной):
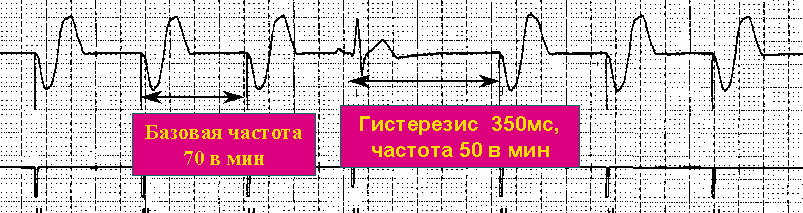
Гистерезис (Hysteresis, Rate Hysteresis, Hysteresis Offset) - функция поиска собственных сокращений сердца. Допустим базовая частота стимуляции составляет 60 ударов в минуту (артифициальная стимуляция происходит раз в 1 секунду); при возникновении паузы в работе сердца более 1 секунды (в отсутствии алгоритма Гистерезис), кардиостимулятор начинает "страховочную" стимуляцию с базовой частотой - то есть 60 в мин. Если Гистерезис активирован, то при возникновении сердечной паузы кардиостимулятор включится не через 1 секунду, а через интервал гистерезиса. Например, если гистерезис запрограммирован на 1,2 секунды (50 уд. в минуту), то в нашем примере стимулятор произведет страховочную стимуляцию не через 1 секунду, а через 1,2 секунды. Смысл гистерезиса в том, чтобы отдать приоритет собственным (спонтанным) сокращениям сердца, как гемодинамически более выгодным; таким образом, у сердца есть лишние 0,2 секунды, чтобы возникло спонтанное сокращение. Если через интервал гистерезиса собственное сокращение не возникло, то дальнейшие навязанные сокращения идут с запрограммированной базовой частотой (в нашем примере каждую секунду). Пример работы данного алгоритма на следующей ЭКГ:
Чувствительность (Sensitivity, Sensitivity Atrial Lead, Sensitivity Ventricular Lead) - чувствительность камеры сердца, ее способность узнавать (детектировать) собственные сокращения сердца; измеряется в мВ (чем выше значение мВ, тем ниже чувствительность). Кардиостимулятор определяет любые электрические сигналы, амплитуда которых равна или больше, чем запрограммированное значение. Если амплитуда сигнала меньше запрограммированной чувствительности, то стимулятор "не увидит" это сокращение и через заданный временной интервал выдаст навязанный стимул. Пример снижения чувствительности по предсердному каналу, когда не детектируется собственная активность и на зубце Р появляется спайк:
Полярность (Pace Polarity, Pacing Polarity, Pacing Configuration, Pulse Configuration) стимуляционного канала (предсердного (A) и желудочкового(V)). Может иметь монополярную (unipolar) и биполярную (bipolar) конфигурацию. Практически все современные кардиостимуляторы имеют биполярную конфигурацию, которая в значительно меньшей степени (в сравнении с монополярной) чувствительна к магнитному полю, а значит практически не привносит ограничений в жизнь субъекта.
Полярность (Sense Polarity, Sensing Configuration, Sense Configuration) канала, по которому осуществляется восприятие стимулятором собственных сокращений сердца (предсердных (A) или желудочковых(V)). Может иметь монополярную (unipolar) и биполярную (bipolar) конфигурацию. Практически все современные кардиостимуляторы имеют биполярную конфигурацию, которая в значительно меньшей степени (в сравнении с монополярной) чувствительна к магнитному полю, а значит практически не привносит ограничений в жизнь субъекта.
Амплитуда, предсердный (А) канал, желудочковый (V) канал (Amplitude Atrial Lead, Amplitude Ventricular Lead) - измеряется в вольтах (В), отражает минимальную величину стимула, достаточную для сокращения камеры сердца. На ниже приведенном рисунке мы видим как после четвертого стимула нет предсердной активности; недостаточная амплитуда стимула может быть одной из причин этого:
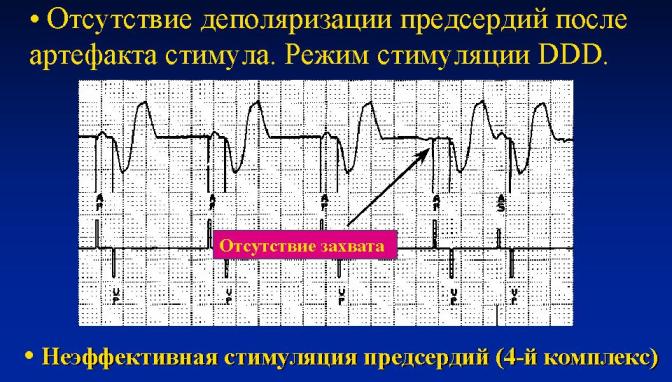
Предсердный рефрактерный (слепой) период (Atrial Refractory Period, Post-Ventricular Atrial Refractory Period, PVARP) - один из ключевых параметров кардиостимулятора. Измеряется в мс, отражает время невосприимчивости предсердного канала к спонтанной электрической активности предсердий; начинается от собственного или навязанного предсердного сокращения. Благодаря наличию слепого периода предсердного канала, не допускается детекция (а значит и какая-то реакция на нее аппарата) чрезмерно ранней предсердной активности. В двухкамерных аппаратах предсердный слепой период состоит из двух интервалов: AV/PV задержки и постжелудочкового предсердного рефрактерного периода. Последний параметр обычно программируется "с захватом" всей электрической систолы желудочков - так предсердия окажутся невосприимчивы к ретроградному возбуждению, например, при желудочковой экстрасистолии.
Желудочковый рефрактерный (слепой) период (Ventricular Refractory Period, Ventricular Refractory) - один из ключевых параметров кардиостимулятора. Измеряется в мс, отражает время невосприимчивости желудочкового канала к спонтанной электрической активности желудочков; начинается от собственного или навязанного желудочкового сокращения. Благодаря наличию слепого периода желудочкового канала, не допускается детекция (а значит и какая-то реакция на нее аппарата) чрезмерно ранней желудочковой активности и волны Т.
Max Tracking Rate (Upper Rate, Upper Rate, Upper Tracking Rate, Upper Tracking Limit) - в двухкамерных стимуляторах - максимальное значение частоты предсердного ритма, при котором осуществляется синхронизированная с предсердной активностью желудочковая стимуляция в соотношении 1:1 (то есть на одно предсердное событие одно желудочковое). К примеру, величина Max Tracking Rate установлена на значение 120 уд. в минуту; частота сокращения предсердий начинает превышать (физическая нагрузка) это значение - 130 в мин. - однако частота сокращений желудочков останется по-прежнему не более 120 в мин. - согласно Max Tracking Rate.
2:1 Block Rate (UTP Response) - максимальное значение частоты предсердного ритма, начиная с которой желудочковая стимуляция будет осуществляться в соотношении 2:1 (на 2 предсердных сокращения 1 желудочковое). Как и Max Tracking Rate смысл алгоритма заключается в недопущении слишком частого сокращения желудочков, например, у пожилых людей с ИБС.
Динамическая AV/PV задержка (частотно-адаптивная атриовентрикулярная задержка, Rate Adaptive AV, Rate Responsive AV Delay, Dynamic AV Delay, Sensed AV Offset - ON или OFF) - алгоритм способствующий оптимизации предсердно-желудочковой синхронизации. В здоровом сердце, чем чаще ритм, тем меньше временной интервал между последовательным сокращением предсердий и желудочков. В сердце работающем от кардиостимулятора, при активации алгоритма Rate Adaptive AV, учащение сердечного ритма сопровождается искусственным укорочением временного интервала между последовательным сокращением предсердий и желудочков - как и в обычном сердце без стимулятора. Это один из алгоритмов работы кардиостимулятора, призванный поддерживать работу сердца максимально приближенной к физиологической.
Алгоритм Сенсор (частотная адаптация, Sensor - ON или OFF) - способность кардиостимулятора выдавать импульсацию не с фиксированной частотой, а согласно потребностям организма (разгонять частоту сердечных сокращений). О наличии сенсорного алгоритма можно судить по наличию буквы R при описании режима стимуляции, например: DDDR, AAIR и т.д. Сенсор изменяет частоту стимуляции согласно повышению температуры крови, мышечной активности, частоты дыхания и др. параметрам.
Алгоритм автоматического переключения режима стимуляции (Auto Mode Switch, AMD, Mode Switch, A-Tachy Response) - возможен при стимуляции в режиме DDD(R) или VDD(R). Суть работы алгоритма заключается в том, что если предсердия, начинают сокращаться с частотой превышающей частоту регистрации предсердной тахикардии (Atrial Tachycardia Detection Rate, Detection Rate, Trigger Rate), то кардиостимулятор распознает это как наджелудочковую тахикардию (фибрилляцию предсердий) и переключается с базового режима стимуляции DDDR/VDDR на режим DDIR, VDIR или VVIR. Например, двухкамерный кардиостимулятор запрограммирован на режим DDDR; параметр Detection Rate запрограммирован на значение 170 ударов в минуту; внезапно развивается пароксизм трепетания предсердий с частотой 230 в минуту; кардиостимулятор согласно алгоритму Switch Mode переключается на режим DDIR, в котором частота стимуляции желудочков будет осуществляться с запрограммированной частотой, например 80 в мин. Смысл данного алгоритма: защитить сердце от чрезмерно частого сокращения желудочков, которые бы в отсутствии данной опции сокращались бы синхронизируясь с предсердиями - то есть с очень высокой частотой. Как только пароксизм наджелудочковой тахиаритмии купируется работа кардиостимулятора возвращается к исходному режиму. Алгоритм Auto Mode Switch весьма полезен пациентам, страдающим пароксизмами мерцательной аритмии. Благодаря ему, пароксизмы аритмии будут для больного проходить незаметно, так частота желудочковых сокращений фактически будет оставаться в пределах нормы.
Алгоритм автоматического регулирования амплитуды стимулирующего импульса (Auto Capture, Capture Management, Automatic Capture - ON или OFF). В основе данного алгоритма лежит оценка кардиостимулятором эффективности нанесенного стимула по восприятию им желудочкового (предсердного) сокращения. Например, амплитуда стимула 2,5В; в случае, если после стимула данной амплитуды не будет зарегистрировано сокращения стимулируемой камеры, то через доли секунды будет нанесен стимул большей амплитуды - 3В, который вызовет сокращение сердца. Если и в следующих нескольких сердечных циклах стимул с амплитудой 2,5В не будет вызывать сокращения сердца, то в дальнейшем все стимулы будут с амплитудой 3В. То есть благодаря алгоритму Capture кардиостимулятор сам подбирает минимально эффективную амплитуду стимула.
Алгоритмы минимизации желудочковой стимуляции (гистерезис AV-задержки, AutoIntrinsing Conduction Search, Ventricular Intrinsic Preference, Search AV+, Dynamic AV Delay, AV Search Hysteresis, Managed Ventricular Pacing, MVP, Mode AAI<=>DDD). Желудочковые сокращения при искусственной стимуляция по своей гемодинамической эффективности уступает нормальным (естественным) сокращениям, поскольку нарушается сама геометрия сокращения желудочков.
Поэтому, чем больше вклад искусственной желудочковой стимуляции в общее число сердечных сокращений, тем выраженнее нарушение внутрисердечной гемодинамики. Было замечено, что на фоне преобладания желудочковой стимуляции чаще (раньше) развивается мерцательная аритмия, хроническая сердечная недостаточность. В связи с этим стали разрабатывать алгоритмы направленные на минимизацию желудочковой стимуляции - то есть чтобы желудочки сокращались как можно чаще естественным путем (собственные желудочковые сокращения). Принципиально существует 2 основных алгоритма, направленных на выполнение данной задачи.
1. Автоматический поиск спонтанного желудочкового проведения за счет периодического удлинения АВ-проведения (Ventricular Intrinsic Preference, VIP). Данный алгоритм работает по следующему принципу: например, интервал предсердно-желудочкового проведения (AV-задержка) запрограммирован на длительность 200 мс, а интервал VIP на 100 мс; периодически AV-задержка будет удлиняться на интервал VIP, то есть на 100 мс и составлять 300 мс. Вероятность появления собственных желудочковых сокращений при длительности AV-задержки 300 мс выше, чем при 100 мс.
2. Управляемая желудочковая стимуляция (Managed Ventricular Pacing, MVP). При данном алгоритме изначально кардиостимулятор функционирует в режиме AAI(R) с переходом на страхующую стимуляцию в режиме DDD(R). Принцип работы следующий: как только в сердце возникает эпизод непроведения импульса с предсердий на желудочки (АВ-блокада), нанесение страхующего желудочкового стимула (переход в режим DDDR) происходит сразу после следующего сокращения предсердий. Таким образом, при данном алгоритме допускается периодическое появление пауз (по 1-1,5 сек.) в работе сердца с ожиданием появления за это время собственного желудочкового сокращения, и в этом смысле он (алгоритм) является более "агрессивным" протоколом минимизации желудочковой стимуляции.
Конфигурация навязанных комплексов QRS при нормальной работе ЭКС.
Несмотря на то, что эндокардиальная стимуляция из области верхушки правого желудочка далека от оптимальной с точки зрения распространения возбуждения и геометрии сокращения камер сердца, она не имеет альтернативы. Причина проста: выраженная трабекулярность в области верхушки правого желудочка обеспечивает максимально надежную фиксацию электрода.
Конфигурация навязанных комплексов QRS на стандартной ЭКГ у разных больных может различаться. Принципиально выделяют 4 типа конфигурации навязанных желудочковых комплексов:
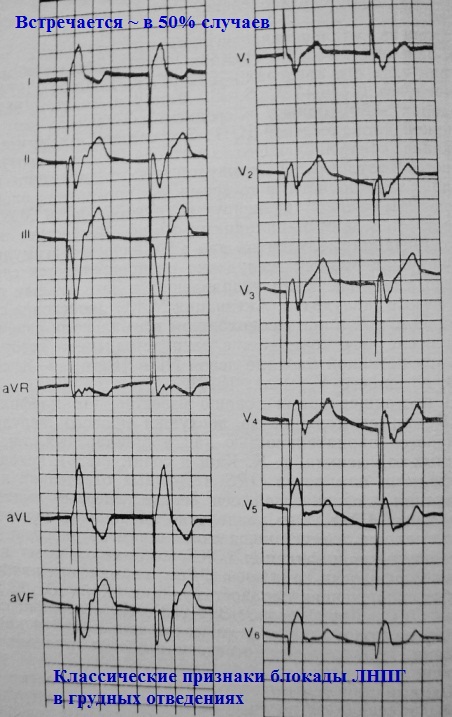
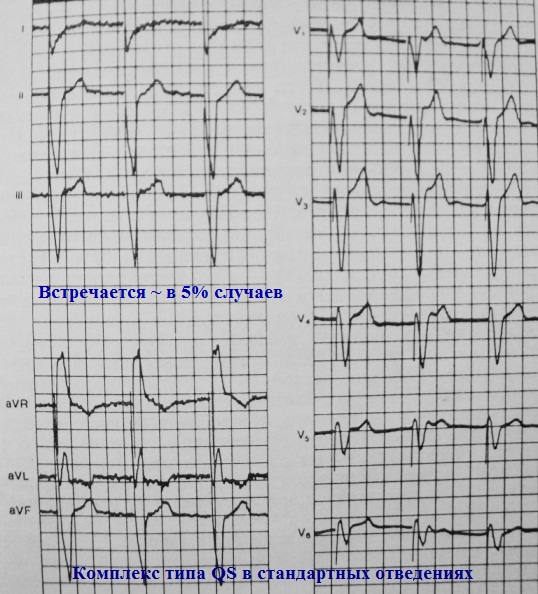
NB! Объединяет их одно: во всех случаях наблюдается отклонение электрической оси влево. Для верхушечной стимуляции это обязательный признак!
Необычной выглядит конфигурация комплексов по типу блокады ПНПГ. В самом деле, правожелудочковая стимуляция предполагает первоначальное возбуждение правого желудочка, поэтому казалось бы очевидным, что форма комплексов QRS должна быть как при блокаде ЛНПГ. Появление высокоамплитудных зубцов R в правых грудных отведениях может иметь несколько причин:
- исходное (до кардиостимуляции) нарушение проводимости по типу блокады ПНПГ;
- расположение грудных электродов на межреберье выше (в третьем межреберье);
- ретроградное распространение импульса в ПНПГ, что приводит к ее рефрактерности и первоначальному распространению возбуждения в левый желудочек;
- в верхушке правого желудочка есть такие сегменты, возбуждение которых приводит к первоначальной активации левого желудочка ("функционально левосторонние сегменты правой части МЖП").
Отличные от выше представленных типов конфигурации навязанные комплексы QRS (а именно: отклонение электрической оси вправо и/или появление в динамике зубцов q в I и aVL) могут оказаться признаком дислокации электрода.
Диагностика крупноочагового инфаркта миокарда на фоне кардиостимуляции.
Электрокардиографическая диагностика инфаркта миокарда у больных с ЭКС осуществляется путем анализа начальной части навязанного желудочкового комплекса, конечной части желудочкового комплекса и собственных желудочковых комплексов.
1. Анализ начальной части желудочкового комплекса.
При инфаркте миокарда передне-перегородочной локализации могут выявляться следующие признаки:
- появление зубцов q в отведениях I, aVL, V5-V6;
- появление зазубренности зубца R или S в грудных отведениях.
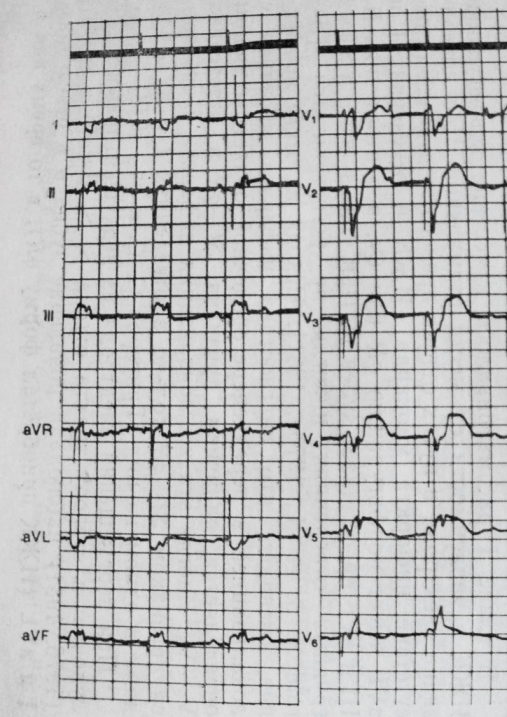
При инфаркте миокарда нижней локализации могут выявляться следующие признаки:
- появление комплексов типа qR в отведениях II, III, aVF;
- появление зазубренности комплексов QRS в отведениях II, III, aVF.
NB! Каждый из выше перечисленных ЭКГ-признаков не является специфичным для крупноочагового инфаркта миокарда на фоне ЭКС; диагностическую ценность имеет появление их в динамике (!) в сочетании с клинической картиной ангинозных болей. Следует помнить, данные признаки могут отсутствовать при инфаркте миокарда, обладая, таким образом, ограниченной чувствительностью.
2. Анализ конечной части желудочкового комплекса.
Несколько важных положений:
- изменения сегмента S-T при крупноочаговом инфаркте на фоне ЭКС имеют такой же характер как и в обычных сокращениях - то есть наблюдается элевация;
- в случае разнонаправленного направления эндокардиального и эпикардиального векторов элевация S-T может быть минимальной;
- в отличии от обычных сокращений элевация S-T в навязанных комплексах сохраняется значительный меньший период времени, что соответственно затрудняет диагностику;
- в норме в навязанных сокращениях в отведениях V1-V4 может наблюдаться элевация сегмента S-T с выпуклостью вниз (как и при обычной блокаде ЛНПГ), поэтому при переднем инфаркте анализируется не только факт подъема S-T, но и его характер (подъем с выпуклостью вверх)
- при нижней локализации инфаркта миокарда прямых признаков довольно часто не бывает; в таком случае вспомогательным признаком может являться наличие узких высокоамплитудных зубцов T в отведениях V2-V4;
- признаки хронической аневризмы ЛЖ передне-верхушечной локализации в навязанных комплексах "мимикрируют" под острый инфаркт миокарда.
3. Анализ собственных желудочковых комплексов.
При наличии на ЭКГ у больного с ЭКС собственных желудочковых сокращений диагностика крупноочагового инфаркта миокарда не вызывает затруднений, так как визуализируется его основной критерий - элевация сегмента S-T.
Возможные трудности диагностики:
- спонтанные желудочковые комплексы в виде блокады ЛНПГ;
- отсутствие собственных желудочковых комплексов у стимуляторозависимых больных;
- диагностика мелкоочагового и субэндокардиального инфаркта миокарда зачастую невозможна из-за феномена Шатерье, впрочем отрицательные коронарные зубцы Т отличаются по форме от тех, которые формируются при упомянутом феномене.
NB! При локализации инфаркта миокарда вблизи контакта с правожелудочковым электродом может повыситься порог стимуляции, что приведет к гипосенсингу. Таким образом, в совокупности с клиническими симптомами и другими электрокардиографическими признаками остро возникший гипосенсинг иногда служит косвенным признаком некроза миокарда.
1. Неполное истощение источника питания ЭКС .
2. Нарушения в работе электронной схемы ЭКС.
Возможные проявления данных нарушений:
- изменения интервалов стимуляции за счет гипосенсинга и/или гиперсенсинга;
- спонтанная вариабельность АВ-задержки, выходящая за пределы программированных параметров;
- отсутствие стимуляции;
- "взбесившийся" кардиостимулятор (runaway pacemaker) - спонтанный "разогрев" стимуляции до высокой частоты - 130-140 в мин. и выше.
NB! В отличие от истощения источника питания при нарушении работы электронной схемы ЭКС ЭКГ-проявления носят интермиттирующий характер, что можно уловить при Холтеровском мониторировании ЭКГ.
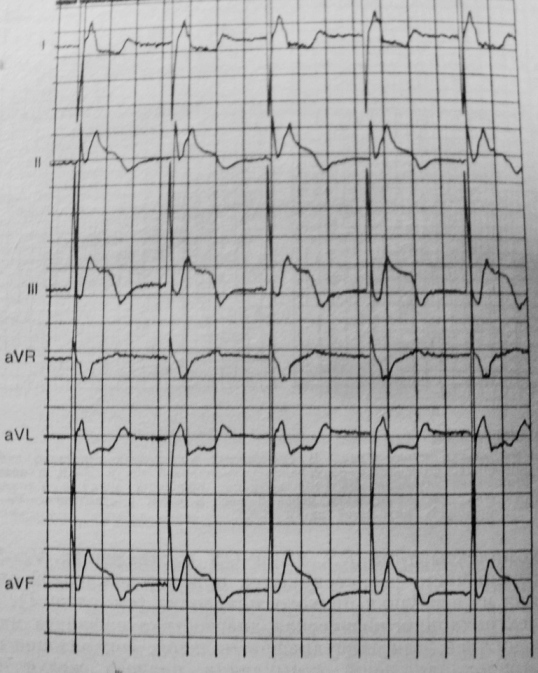
3. Нарушение целостности электрода.
Под данным нарушением в системе стимуляции понимают перелом электрода - полный или неполный.
Характерные признаки:
- внезапное изменение амплитуды (или полярности) стимула в сочетании с эпизодами неэффективной стимуляции;
- чередование навязанных комплексов с безответными стимулами;
- связь появления выше перечисленных признаков с изменением положения тела;
- отсутствие импульсов.
4. Дислокация (смещение) электрода.
В связи с усовершенствованием системы фиксации электрода к эндокарду данное осложнение в последние годы встречается редко; чаще смещается предсердный электрод.
Дислокация предсердного электрода:
а) электрод остается в левом предсердие;
Возможные ЭКГ-проявления:
- сохранение стимуляции при нарушении чувствительности по типу гипосенсинга;
- неэффективная стимуляция с потерей чувствительности.
б) электрод смещается в полую вену;
Возможные ЭКГ-проявления:
- неэффективная стимуляция с потерей чувствительности.
Дислокация желудочкового электрода:
а) электрод дислоцируется в область выносящего тракта правого желудочка;
Возможные ЭКГ-проявления:
- изменение конфигурации навязанных комплексов, вплоть до изменение направления вектора;
- интермиттирующая стимуляция.
б) электрод, перфорируя МЖП, смещается в левый желудочек;
Возможные ЭКГ-проявления:
- частично или полностью неэффективная стимуляция;
- изменение морфологии навязанных комплексов (появление комплексов по типу блокады ПНПГ).
в) электрод смещается в полую вену;
Возможные ЭКГ-проявления:
- неэффективная стимуляция с потерей чувствительности.
NB! При нарушении контакта электрода с аппаратом ЭКС развивается коррозия контактируемых поверхностей. ЭКГ-проявления могут быть такими же как при дислокации электрода.
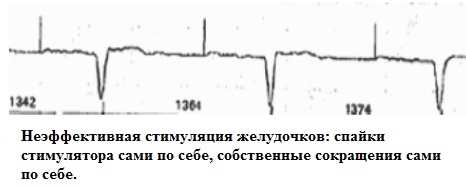
5. Повышение порога стимуляции.
Причины:
- дислокация электрода;
- неполный перелом электрода (нарушение изоляции);
- разрастание соединительной ткани в месте контакта электрода с эндокардом;
- прием антиаритмических средств (прежде всего класса I);
- электролитный дисбаланс - выраженная гиперкалиемия.
Возможные ЭКГ-проявления:
- неэффективная или интермиттирующая стимуляция.
6. Нарушения чувствительности к сердечным сигналам.
- Гиперчувствительность (гиперсенсинг) - чрезмерная чувствительность кардиостимулятора к внутрисердечным или внесердечным сигналам. При гиперчувствительности к внутренним сигналам стимулятор реагирует на то, на что не должен реагировать согласно запрограммированным параметрам. Например, предсердный электрод, начинает периодически воспринимать (детектировать) сокращение желудочков. Электрокардиографически гиперсенсинг проявляется сердечными паузами, клинически - эпизодами головокружений, полуобмороками.
- Гипочувствительность (гипосенсинг) - пониженная чувствительность кардиостимулятора к внутрисердечным сигналам. При гипосенсинге стимулятор не воспринимает сигналы той амплитуды, которые он должен воспринимать согласно запрограммированным параметрам. В результате стимулятор выдает собственный стимул - возникает конкуренция между основным ритмом (недетектированным) и навязанным. Гипосенсинг может быть постоянным - тогда в сердце существует 2 конкурирующих источника возбуждения: собственный и искусственный (кардиостимулятор), или спорадическим, когда время от времени стимулятор не воспринимает собственные сердечные сокращения и преждевременно выдает свои стимулы. Электрокардиографически гипосенсинг проявляется преждевременными "навязанными" сердечными сокращениями, клинически - эпизодами перебоев в работе сердца, сердцебиением, головокружением.
7. Нарушения чувствительности при восприятии экстракардиальных сигналов.
Существует 3 основные причины, при которых работа ЭКС может нарушаться из-за восприимчивости к внешним сигналам:
- миопотенциальное ингибирование;
- воздействие электромагнитного поля (простейший пример: проведение МРТ или поднесение к ЭКС обычного магнита);
- электрокоагуляция при оперативных вмешательствах.
Вероятность возникновения нарушений в работе ЭКС по указанным причинам значительно выше при монополярной конфигурации электрода. В абсолютном большинстве случаев восприятие экстракардиальных сигналов влечет за собой нарушения в работе ЭКС по типу гиперсенсинга - то есть к сердечным паузам. Воздействие электромагнитного поля может приводить к асинхронной стимуляции. При электрокоагуляции возможен гипосенсинг. Примеры:
Нарушения ритма, обусловленные кардиостимуляцией.
С клинических позиций к нарушениям ритма, вызванных артифициальной стимуляцией, следует относить только те, которые могут привести каким-то осложнениям или уже их вызвали. Выделяют 3 таких аритмических феномена:
- ретроградная активация предсердий;
- пейсмекерная тахикардия;
- пейсмекерная экстрасистолия.
Ретроградная активация предсердий после искусственного желудочкового сокращения приводит к предсердной систоле при закрытых атриовентрикулярных клапанах. Если общий процентаж желудочковой стимуляции невысок, то вероятнее всего ретроградное проведение на предсердия никак не скажется на гемодинамике и неопределенно долго будет оставаться бессимптомным феноменом. Напротив, наличие ретроградного возбуждение предсердий у стимуляторозависимых больных рано или поздно приведет к нарушению внутрисердечной гемодинамики за счет постоянно существующего асинхронизма систолы желудочков и предсердий. Клинически это манифестирует симптомами сердечной недостаточности (синдром кардиостимулятора) и/или церебральной симптоматикой (чаще у пожилых). У некоторых больных ретроградная активация предсердий приводит к появлению эхо-комплексов за счет сопутствующей диссоциации АВ-узла. В таком случае могут иметь место аритмические жалобы.
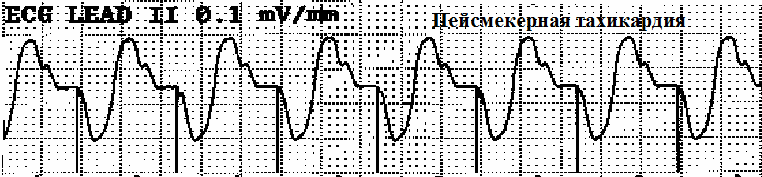
Пейсмекерная тахикардия появляется тогда, когда ранняя ретроградная активация предсердий происходит после окончания постжелудочкового рефрактерного периода предсердий. Соответственно предсердная активность детектируется и через время AV-задержки появляется желудочковый стимул. После желудочкового сокращения предсердия могут вновь активироваться ретроградно и т.д.
Пейсмекерной экстрасистолией считается желудочковая эктопия, возникающая исключительно после артифициального желудочкового сокращения. По ЭКГ-конфигурации она похожа (хотя не всегда) на стимуляционный желудочковый комплекс. Утверждать со 100% уверенностью о пейсмекерном происхождении экстрасистолии возможно только при исчезновении эктопии после отключения ЭКС; понятно, что у стимуляторозависимых больных выполнить подобный маневр нельзя. Клинический подход к пейсмекерной экстрасистолии не отличается от такового при обычной экстрасистолии.
Как правило, развитие пейсмекерного синдрома можно предвидеть. С известной долей условности его можно разделить на случаи, возникающие по вине врача и случаи, когда он является неизбежным осложнением ЭКС.
Ситуации пейсмекерного синдрома, к которым врач имеет отношение:
- установка высоких значений базовой частоты стимуляции, например, 60 в мин.;
- программация длинной AV-задержки;
- неоправданное назначение пульсурежающих препаратов (дигиталиса, бета-блокаторов), подавляющих собственный сердечный автоматизм.
Ситуации пейсмекерного синдрома, к которым врач не имеет отношение:
- нарушение чувствительности ЭКС (из-за фиброза миокарда в области контакта с электродом), приводящее к неэффективной стимуляции;
- стимуляция в режиме VVI на фоне фибрилляции предсердий у стимуляторозависимых больных;
- отсутствие функции частотной адаптации (встречается в устаревших моделях ЭКС).
Приведу пример ведения больной с синдромом кардиостимулятора из собственной практики. Больная 64 лет обратилась с жалобами на одышку при минимальной физической нагрузке, слабость, отеки ног. Из анамнеза: много лет постоянная форма фибрилляции предсердий; год назад имплантирован ЭКС в режиме VVI (с базовой частотой стимуляции 60 в мин.) по поводу брадиаритмических синкопов; получает терапию по поводу ХСН (включая дигоксин и малые дозы бисопролола). При проведении суточного Холтера около 85% желудочковых сокращений - артифициальные, максимальная ЧСС на собственном ритме - 80-95 в мин. (субмаксимальная ЧСС не достигнута). Таким образом, собственная сердечная активность оказалась практически полностью подавленной.
Больной была снижена базовая частота стимуляции до 55 в мин., отменен дигоксин и бисопролол. При контрольном суточном Холтере, проведенном через 2 месяца: навязанных желудочковых сокращений всего ~ 30%, остальные - собственные; максимальная ЧСС на собственном ритме 120-130 в мин. (субмаксимальная ЧСС достигнута). Главное, значительно улучшилось самочувствие больной: повысилась толерантность к физической нагрузке, уменьшились слабость и отеки ног.
На данном примере мы видим, как неоптимальная программация базовой частоты стимуляции ЭКС и ошибочное назначение пульсурежающих препаратов привели к развитию синдрома кардиостимулятора.