Какие обследования следует пройти перед консультацией (в зависимости от симптомов)?
- сердцебиение,
- редкий пульс,
- боль в области сердца или за грудиной,
- одышка,
- повышенное артериальное давление,
- пониженное артериальное давление,
- обмороки (предобморочные состояния),
- отеки ног,
- повышенный уровень холестерина крови,
- слабость,
- "плохая" ЭКГ.
Как получить пользу от консультации?
- к разговору о профилактике заболевания,
- к разговору о прогнозе заболевания,
Общие замечания:
- настоятельно рекомендую перед визитом сделать обычную ЭКГ. Нередко пациенты её игнорируют: это примерно тоже самое, что придти к травматологу без рентгенограммы больного сустава. Если ваша проблема имеет хронический характер - достаточно будет ЭКГ, сделанной за последние 12 месяцев.
- минимум за 3-4 дня до консультацией советую хотя бы пару раз за сутки (утром и вечером) измерять себе артериальное давление и пульс в состоянии покоя, и записать эти цифры на листок.
- чтобы ничего не забыть, имеет смысл записывать свои вопросы на листок.
- не забывайте брать на консультацию медицинскую документацию, включая ту, которая на ваш взгляд уже не актуальна.
- не опаздывайте на консультацию! Каковы будут ваши ощущения, если на консультацию опоздает врач?! К тому же, ваше опоздание приведет к тому, что консультация следующего за вами пациента начнется с задержкой.
- не забывайте название и дозировки принимаемых лекарств.
- перед консультацией ставьте свои мобильные телефоны на беззвучный режим.
- не путайте врачебную консультацию с "врачебным шоппингом": любителей "коллекционировать" врачебные мнения прошу обойти меня стороной.
- интуитивно определитесь с локусом контроля болезни.
-
желательно, чтобы
пациенты старческого возраста (старше 75-80 лет)
приходили на
консультацию с референтным лицом
.
Какие обследования следует пройти перед консультацией?
-
Сердцебиение -
учащение сердечного ритма до 90-140 в мин и больше. Этот симптом следует
разделить на приступы внезапного (немотивированного) сердцебиения,
возникающего как бы на фоне полного здоровья и ощущение
постоянного или волнообразно усиливающегося сердцебиения. В первом
случае, перед визитом к врачу необходимо сделать
Холтер; во втором - 1) Холтер, 2) сдать анализ крови на гормоны
щитовидной железы Т3, Т4, ТТГ. Следует различать ощущение учащенного
сердцебиения и просто ощущение
сильного биения сердца, когда частота нормальная (60-90 в мин.). В последнем
случае, вероятно, имеют место невротические ощущения, которые могут потребовать
только консультации
кардиолога. Запись на Холтер:
.
-
Перебои в области
сердца -
ощущение неровного биения сердца: тук-тук-пауза-тук. Перед визитом к врачу
необходимо сделать
Холтер.
Запись на Холтер:
.
-
Редкий пульс -
является либо индивидуальной нормой, либо
имеет медикаментозное происхождение, либо отражает сердечную аритмию. Перед
визитом к врачу необходимо сделать
Холтер.
Запись на Холтер:
.
-
Боль в области сердца или за грудиной.
Различают
стенокардию и
кардиалгию.
Диагноз стенокардия или кардиалгия опытным кардиологом устанавливается с
вероятностью 90-95% посредством обычного опроса, поэтому потребуется только
консультация. В сомнительных случаях, когда вы уже неоднократно бывали у
врачей по поводу "болей в сердце", можно перед очередным визитом к
кардиологу провести тест с физической нагрузкой (велоэргометрия или
тредмил-тест) - с некоторой вероятностью исключает стенокардию. В целом, боль в грудной клетке, имеющая по
вашему мнению отношение к сердцу, требует первоначальной
консультации кардиолога.
-
Одышка.
Причин для одышки
много. Если вы
собираетесь обратиться к кардиологу по поводу одышки, обязательно следует
сделать
УЗИ сердца. Запись
на УЗИ:
или
62 95 03.
-
Повышенное артериальное давление.
Здесь 2 варианта. Либо вы
выполняете
СМАД (после чего идете к специалисту), либо
за 5-6 дней до визита к врачу измеряете в домашних условиях несколько раз в
день (минимум 2-3 раза) артериальное давление и пульс (лучше и удобнее с
помощью электронного тонометра) и записываете полученную информацию на
листок. В
обоих случаях вы существенно облегчите задачу врачу, которому не нужно будет
гадать, насколько высоко и в какое время у вас повышается давление;
соответственно будет проще подобрать лекарства. Если вы
"гипертоник со стажем" и артериальное давление плохо контролируется
лекарствами, следует 1) провести УЗИ почек и их сосудов (допплерография
сосудов почек), 2) сдать анализ крови на креатинин. Запись на СМАД:
.
-
Пониженное артериальное давление.
Редкая проблема. Необходимо сделать
СМАД или
мониторировать АД и пульс в домашних условиях. Запись на СМАД:
.
-
Обмороки.
Разновидность кардиологического обморока (вазовагальный
или кардиогенный) - устанавливается по совокупности
клинико-инструментального обследования. Необходимо мониторировать
артериальное давление в домашних условиях или, лучше, сделать
СМАД. Практически наверняка больного с обмороками направят
сделать Холтер и
УЗИ сердца,
соответственно можно эти диагностики выполнить
превентивно. Запись на Холтер:
. Запись на
УЗИ:
или
62 95 03.
-
Отеки ног.
Если больной страдает давно известным
кардиологическим заболеванием, то отеки ног с высокой вероятностью
обусловлены им. Другое дело,
если отеки появились за несколько недель-месяцев; в таком случае перед
визитом к кардиологу необходимо сделать
УЗИ сердца и УЗИ вен нижних конечностей. Это позволит ответить на
главный вопрос: отеки сердечные или венозные? Первые лечит кардиолог, вторые
- хирург. Запись на УЗИ:
или
62 95
03.
-
Повышенный уровень холестерина крови.
Кроме общего холестерина крови в лаборатории
любой поликлиники определяют его фракции:
ЛПОНП, ЛПНП (плохой
холестерин), ЛПВП (хороший холестерин). Если вы решили
обсудить "холестериновую проблему",
то перед визитом к врачу следует сдать
анализ крови на общий холестерин и его фракции. Анализ актуален в течение
двух-трех месяцев. Интерпретация "анализа на холестерин" разумна в
контексте результатов УЗИ
сонных артерий.
- Слабость при известном кардиологическом заболевании. Будучи симптомом крайне неспецифическим, слабость, применительно к кардиологическим больным, может быть проявлением кардионевроза (невратическая слабость) или являться признаком далекозашедшей сердечной недостаточности. Еще одной частой причиной слабости являются некоторые сопутствующие заболевания: субклинический гипотиреоз и анемия. Перед посещением кардиолога следует сдать общий анализ крови, кровь на гормоны щитовидной железы (Т3, ТТГ), выполнить УЗИ сердца.
-
"Плохая ЭКГ".
В поликлиниках ЭКГ описывают
врачи функциональной диагностики, которые в лечебном процессе не участвуют.
Они описывают ЭКГ буквально, то что видят, учебниковыми фразами, зачастую,
формально. Если вам много лет говорят про "плохую ЭКГ", то советую придти
на прием к кардиологу с этой самой "плохой ЭКГ". Запись на ЭКГ:
или
62 95
03.
Все, что описано в этом разделе,
предельно упрощено: в реальности жалоб может быть много, присутствуют
разные нюансы - пациента приходиться дообследовать.
Как получить пользу от консультации?
I.
Побольше спрашивайте.
Чтобы ничего не забыть, составьте список вопросов на отдельном листке.
II.
Приносите на консультацию не только новые, но и
старые обследования, касающиеся текущей проблемы. Порой только
наличие у пациента, например, снятой когда-то в далеком прошлом ЭКГ позволит
поставить верный диагноз.
III.
Не будьте букой на консультации.
IV.
Не считайте изначально, что консультация должна
обязательно превратиться в мини-лекцию. Однако ваша
заинтересованность может сделать ее таковой.
V.
Если болен ваш близкий и вы не уверены, что во
время консультации он расскажет "все как надо", приходите вместе с ним.
Иногда информация полученная от родственника (взгляд со стороны) может
оказаться определяющей. Особенно этот пункт касается пациентов старческого
возраста.
VI. Попробуйте еще до консультации оценить 1) модель своего диалога с врачом и 2) локус контроля (внутреннюю картину болезни). Если первый пункт отличается от "морального", а второй от "самостоятельного", то консультация может оказаться бессмысленной или даже вредной для пациента.
Как врач повышает доверие к назначаемому
лечению?
1. Врач доносит до пациента, что ответственность за его здоровье они
несут оба в равной степени. Врач дает профессиональный совет; пациент его выполняет
за счет сформированной ответственности (осознание болезни).
2. Врач обеспечивает вовлеченность пациента в терапию. Например, с
помощью ведения дневника мониторирования артериального давления и пульса;
дневника самочувствия при Холтеровском мониторировании ЭКГ; использования
таблетниц и пр.
3. Врач вырабатывает мотивацию к лечению, доступно объясняя, для чего
пациент должен принимать то или иное лекарство. Например, у лиц преклонного
возраста "ежедневный прием
Аспирина снижает свертываемость крови, что
приводит к многократному уменьшению риска развития инфаркта миокарда; это
было доказано в многочисленных клинических исследованиях".
4. Врач приводит весомые и понятные доводы (аргументирует) в
пользу лечения. Например, "если вы не будете лечить гипертоническую болезнь,
у вас разовьется ранний атеросклероз, вследствие которого в будущем может
случиться инсульт и вас парализует."
Еще до консультации необходимо примерно
представлять, что вы от нее хотите получить.
Известно, что заболевание, выявленное на начальной стадии, лечится гораздо
эффективнее, нежели на запущенной. Однако сложность ранней диагностики
заключается в том, что большинство заболеваний в дебюте никак не
дают о себе знать. Для частичного преодоления этой проблемы был разработан и
предложен к практическому использованию важнейший раздел клинической
медицины - профилактика заболеваний. По существу любая консультация
кардиолога сводится к двум вещам: собственно к лечению текущего заболевания
и профилактике вероятных осложнений данного заболевания.
Существует 3 вида профилактики заболеваний.
- Первичная профилактика - представляет собой борьбу с факторами
риска. На этапе первичной профилактики заболевания еще нет, однако образ
жизни больного с высокой долей вероятности приведет к нему, поскольку
имеется один или несколько факторов риска. Крайне редко, пациент оказывается
на приеме у кардиолога на данном этапе. Примером первичной профилактики
является назначение холестеринснижающих препаратов при выраженной дислипидемии;
борьба с лишним весом, прием никотинзамещающих таблеток вместо курения
табака и т.д. Первичная профилактика наименее финансово затратный и наиболее
эффективный способ борьбы с заболеваемостью.
- Вторичная профилактика - представляет собой выявление заболевания
на бессимптомной (ранней) стадии. Одной из методологий вторичной
профилактики является скрининговые методы исследования, призванные выявлять
заболевания посредством недорогих и необременительных диагностик. Примером
скрининга в кардиологии является регистрация ЭКГ при профосмотрах
или проведение УЗИ сердца ребенку перед устройством в спортивную секцию, или
измерение артериального давления водителям-дальнобойщикам перед рейсом. Для
системы здравоохранения значительно выгоднее лечить заболевание на ранней
стадии, нежели когда имеется развернутая клиническая симптоматика.
- Третичная профилактика - представляет
собой борьбу с осложнениями уже имеющегося заболевания. Именно субъекты,
которые нуждаются в третичной профилактике и являются основными пациентами госпитальных
кардиологов. Например, при лечении гипертонической болезни профилактические
меры направлены на недопущение развития раннего атеросклероза, инсульта и
пр. При стенокардии профилактической целью является недопущение развитие
острого инфаркта миокарда. При кардиневрозе назначение специфической терапии
не позволит заболеванию перейти в более сложную стадию, протекающую с
паническими атаками. Третичная профилактика - весьма затратная как для
пациента, так и для системы здравоохранения (например, операция по
имплантации дорогостоящего сердечного клапана).
Во время консультации разумно узнать о
прогнозе своего заболевания, возможных рисках.
Многие заболевания, особенно на начальной стадии, протекают относительно
благоприятно с минимально выраженной симптоматикой. Однако под внешней
безобидностью и скудностью субъективных ощущений может скрываться
потенциально опасное осложнение, которое с той или иной долей вероятностью
поддается прогнозированию. Разговоры о прогнозе
представляют собой диспут о том, "зачем вообще это лечить" и "сколько я
проживу, если не лечить". Любое хроническое заболевание, если его не взять
под контроль, приведет к патологическому старению и преждевременной смерти.
Вероятные модели поведения пациента при контакте с врачом.
1. Моральная. "Я не здоров. Готов сам решать свои проблемы. От врача жду
поддержки, совета".
2. Компенсаторная. "Я - жертва. Все произошедшее со мной от меня не
зависело. Врач должен меня научить, как справляться с проблемами."
3. Просветительская. "Я виновен в своем заболевании. Врач должен
направлять, контролировать меня, говорить, что делать."
4. Медицинская. "Я болен. Ответственности не несу, лечите меня".
Последние 3 модели поведения отражают пассивное поведение
пациента. Скорее всего, такой пациент будет бегать от врача к врачу, делая
вид, что лечиться; или вообще лечиться не будет. Только "моральная" модель
поведения позволяет взять ответственность за болезнь на себя, а
ответственность за лечение разделить с врачом.
Локус контроля, или внутренняя картина болезни.



Если человек заболевает, то его локус контроля значимо отражается на восприятии болезни, отношении к врачу и в конечном итоге сказывается на результате лечения.
С экстернальным локусом контроля ассоциируется два типа отношения к болезни: фаталистический и врачебный; с интернальным - самостоятельный и самообвиняющий.
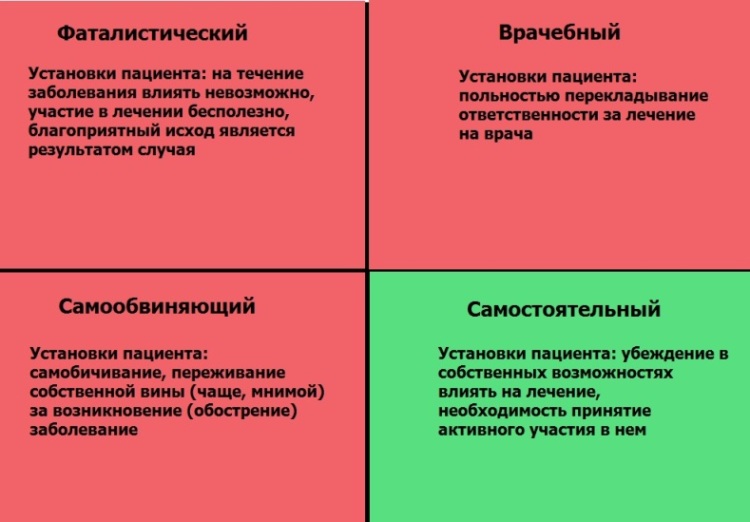
В молодости преобладает "врачебный" тип отношения к болезни; в зрелом - "самостоятельный"; в преклонном - "самообвиняющий"; в старческом - "фаталистический".
Разумеется, на сложившийся характер взрослого человека трудно влиять. Однако вам следует знать, что только "самостоятельный" тип отношения к болезни обеспечивает наилучший результат лечения. Поэтому перед визитом настоятельно рекомендую подумать над собственным восприятием болезни.